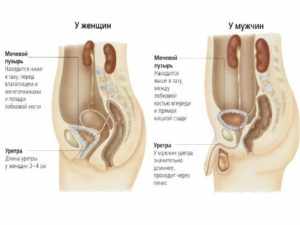
Особенности строения уретры являются предрасполагающим фактором для попадания в мочеиспускательный канал различных возбудителей. С выделениями из мочеиспускательного канала сталкиваются хотя бы раз в жизни женщины любого возраста. В одних случаях поводов для беспокойства нет, а в других тревожный симптом сигнализирует о проблеме в урогенитальной системе. Медицинская практика показывает, что большая часть женского населения не может самостоятельно отличить нормальные выделения от патологических.
Наибольшую диагностическую сложность представляют выделения из наружного отверстия мочеиспускательного канала у женщин. Длительное время женщина может не обращать внимания на появление отделяемого из уретры, пуская процесс на самотёк.
Обращение к врачу откладывается, поэтому последующий процесс лечения становится менее эффективным. Чтобы не допустить подобных ситуаций, необходимо пристально следить за любыми изменениями в организме.
Какие считаются нормой
В некоторых случаях выделения из мочеполовой системы считаются абсолютно нормальным явлением. Небольшое количество отделяемого из уретры встречается у 30% здоровых женщин. Как правило, выделения похожи на однородную слизеобразную массу прозрачного цвета и не имеют примеси крови или неприятного запаха. Их объем колеблется от 1 до 3 миллилитров в сутки.
Такое количество отделяемого невозможно заметить невооружённым глазом, поэтому ошибочно считается, что в норме из мочевого отверстия выделений нет. Нормальные выделения не сопровождаются болезненностью, жжением, резью или другими неприятными ощущениями в области гениталий. Акт мочеиспускания также должен быть физиологичен: нет боли, учащения позывов, порционного выделения мочи или опорожнения мочевого пузыря по каплям.
Любые другие выделения считаются проявлением урогенитального заболевания. Если женщина заметила, что из уретры выделяется патологический секрет, необходимо в кратчайшие сроки определить его причину.
Выделения по причине болезней
В структуре патологии урогенитального тракта выделяют инфекционные и неинфекционные заболевания, приводящие к появлению патологического отделяемого из мочеиспускательного канала. 85% из них приходится на инфекции, передающиеся половым путем и на гнойно-воспалительные процессы. Остальные 15% острые и хронические воспалительные заболевания других органов, злокачественные новообразования мочеполовой системы, дисметаболические и эндокринные болезни.
Инфекционные и венерические заболевания характеризуются появлением резкого запаха выделений и изменением их цвета. Они приобретают гнойный или бурый оттенок. Присоединяется патология мочеотделения (дизурический синдром): болезненные ощущения при посещении туалета, частые позывы к мочеиспусканию. Нередко причиной появления отделяемого из уретры бывает обострение вялотекущих хронических заболеваний.
Белые выделения и жгучая боль при мочеиспускании являются наиболее частым симптомом, сопровождающим венерические болезни. Эти основные признаки могут возникать в остром периоде гонореи, трихомониаза, микоплазмоза и кандидомикоза. Из неинфекционных причин ведущее место занимают опухоли почек, мочеточников, мочевого пузыря и уретры.
Воспаления и опухоли
Злокачественные новообразования мочевыделительной системы занимают у женщин третье место по встречаемости после рака молочной железы и шейки матки. Долгое время болезнь никак себя не проявляет, а яркая клиника наблюдается только на поздних стадиях процесса. Опухолевый узел активно растет, поражая все больше здоровых тканей. Это сопровождается первым симптомом появлением гнилостного запаха из половых путей, который усиливается после мочеиспускания. Это обусловлено тем, что опухолевый рост приводит к гибели окружающих тканей, а часть продуктов распада выделяется через уретру.
Новообразование может подвергаться некрозу, особенно при больших размерах, что клинически приводит к кровотечению разной степени тяжести. При лёгком кровотечении в выделениях появляется примесь крови, а отделяемое приобретает розовато-красный или коричневый цвет. Массивное кровотечение бывает крайне редко и характеризуется обильным выделением неизмененной алой крови.
Воспалительные процессы возникают при попадании на слизистые оболочки патогенной и условно-патогенной микрофлоры (стафилококки, стрептококки, протеи, кишечная палочка). В зависимости от уровня поражения мочевой системы они вызывают уретрит, цистит или пиелонефрит. Все эти заболевания имеют в остром периоде общую симптоматику: жжение или рези при мочевыделении, появление неприятного запаха мочи, болевой синдром и частое мочеиспускание. Нередко появляются прозрачные выделения без запаха, которые сигнализируют о вовлечении в инфекционный процесс мочеиспускательного канала. Болезнь сопровождается ярко выраженными симптомами интоксикации: повышается температура тела, возникают головные и мышечные боли, присоединяется быстрая утомляемость. Расстройства мочевыделения и боль нарушают сон и повседневную активность женщины.
Половые инфекции
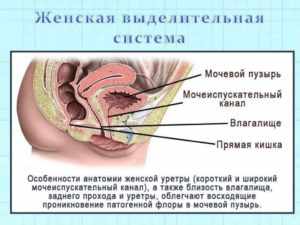
Наиболее частой причиной выделений из мочевого канала являются половые и скрытые инфекции. К сожалению, большинство из них диагностируются на поздней стадии из-за скудной клинической симптоматики уретрита. Многие представительницы женского пола узнают о недуге случайно во время прохождения плановых и профилактических осмотров. 30% женщин обращаются за медицинской помощью не из-за уретрита, а из-за осложнений, вызванных им.
Острая гонорея у женщин в 55% протекает латентно, быстро переходя в хроническую форму. В остальных 45% случаев густые гнойные выделения кремового или желтоватого оттенка – первый признак гонорейного уретрита. Они сопровождаются зудом и дискомфортом в области паха, поднимается температура до 38 °C, появляется общее недомогание и слабость.
Специфическое воспаление уретры также вызывают хламидии, микоплазмы и трихомонады. Часто единственным симптомом болезни становятся необильные прозрачные выделения из уретры. Консистенция выделений колеблется от жидкой или слизеобразной до густой с примесью гноя или прожилками крови. Нередко они остаются незамеченными, а болезнь диагностируется на стадии серьезных осложнений со стороны половой системы: кольпита, цервицита, эндометрита. Вместе с выделениями может появляться сильная жгучая боль при мочеиспускании, а моча приобретает специфический запах. Зуд и рези усиливаются после полового акта, что значительно влияет на сексуальную активность женщины. Боль присоединяется на вторые-третьи сутки и сначала локализуется только в области мочеиспускательного канала, а затем распространяется на всю лобковую и паховую область.
Изменения гормонального фона
Эндокринные нарушения являются распространенной причиной патологических выделений из мочеиспускательного канала. В климактерический период у части женского населения появляются мажущие выделения из влагалища и уретры, которые не сопровождаются болью или жжением. С возрастом изменяется центральная нервная регуляция деятельности мочеполовой системы, что может приводить к возникновению прозрачного отделяемого из уретры. Кроме того, прием некоторых гормональных препаратов или длительные стрессы также приводят к эндокринопатиям, влияющим на нормальное функциональное состояние мочевыводящих путей.
Виды анализов, применяемых в диагностике
Диагностический поиск этиологической причины должен происходить в минимальные сроки, чтобы предупредить развитие опасных осложнений. Лечащий врач после осмотра назначает перечень обязательных исследований, которые необходимо провести. К ним относятся:
- общий мазок из уретры, влагалища и цервикального канала,
- мазок на онкоцитологию,
- бактериоскопия и бактериологический посев отделяемого,
- мазок на ИППП,
- УЗИ органов малого таза.
Общий мазок является ориентировочным методом, позволяющим предположить причину заболевания. Кроме того, он выявляет степень воспалительного процесса по наличию лейкоцитов и эритроцитов в мазке. Онкоцитологический мазок определяет наличие особых атипичных клеток, характерных для опухолевого узла.
Бакпосев является обязательной процедурой для всех женщин. Он не только идентифицирует возбудителя, но и позволяет определить его чувствительность к планируемой антибиотикотерапии, что исключает вероятность неудачного лечения.
Диагностика инфекций, передающихся половым путем, может происходить при помощи серологических реакций (РИФ, ИФА) или ПЦР. УЗ-исследование органов малого таза необходимо для исключения вовлечения в инфекционный процесс матки, яичников и жировой клетчатки вокруг органов.
Методы лечения
После получения результатов анализов врач анализирует их и составляет план лечения. Терапия заболевания зависит от многих факторов: вида возбудителя, который вызвал уретрит, от стадии заболевания или наличия осложнений. Большое внимание уделяется индивидуальным противопоказаниям к лекарственной терапии и чувствительности патогена к препаратам.
Лечение назначается комплексное, эффективное и безопасное для женщины. В случае бактериальной инфекции препаратами выбора являются малотоксичные антибиотики. Их назначают в оптимальных дозах на срок не менее одной недели. Параллельно с антибиотикотерапией проводится профилактика кандидоза, возникающего при длительном приеме противобактериальных лекарств. После прохождения курса лечения назначаются вагинальные капсулы, содержащие защитные лактобактерии. В дополнение к таблеткам врач назначает мази, которые содержат противовоспалительные и успокаивающие вещества. Они быстро убирают отечность, покраснение, жжение и зуд. Большинство мазей и кремов содержат в своем составе еще и антибиотик, что значительно усиливает эффективность терапии.
Большое внимание уделяется восстановлению нормального иммунного статуса женщины. Для этого назначаются иммунокорригирующие препараты. Физиотерапевтическое лечение является обязательным компонентом лечения инфекционных заболеваний. Физиопроцедуры способствуют улучшению кровотока в тканях, способствуя процессам заживления. Кроме того, они уменьшают болевой синдром и снимают зуд.
В случае вирусных инфекций показана противовирусная терапия и местное применение мазей. Назначаются иммуномодуляторы и витаминно-минеральные комплексы.
Всем пациенткам, проходящим курс терапии, рекомендован половой покой и соблюдение принципов здорового образа жизни. Пропускать прием медикаментов не следует, потому что эффективность лечения резко снижается. После прекращения приема лекарств показано контрольное лабораторное исследование.
При воспалениях и опухолях
Опухолевый процесс мочеполовой системы подразумевает раннее начало терапии. Методы лечения делятся на хирургические, лучевые и химиотерапевтические. Выбор метода основывается на стадии заболевания, локализации опухоли и результатах гистологического исследования.
Неспецифические воспалительные уретриты требуют идентификации возбудителя и последующего антибактериального лечения с учетом чувствительности бактерий. Антибиотикотерапия дополняется физиопроцедурами и восстановлением нормального иммунного статуса пациентки.
