Существует несколько различных классификаций пневмонии у детей. Все зависит от таких факторов, как локализация, стадия, течение и других. Важно также разделять воспаления легких по такому критерию, как возбудитель, поскольку клиническая картина, диагностика и лечение в основном зависят именно от причины болезни.
Какие воспаления легких бывают
 По этиологии пневмонии классифицируют на:
По этиологии пневмонии классифицируют на:
- вирусные,
- бактериальные,
- грибковые,
- вызванные простейшими,
- паразитарные,
- смешанные.
Этиология приведена по «Рабочей классификации основных клинических форм бронхолегочных заболеваний у детей» (Россия).
По видам Международной классификации болезней (код по МКБ-10 J12-J18) выделяют:
- вирусные,
- бактериальные,
- вызванные:
- Streptococcus pneumoniae,
- Haemophilus influenzae,
- при болезнях, классифицированных в других рубриках,
- без уточнения возбудителя.
Вам будет интересно!
Симптомы, клиника и особенности протекания пневмонии у ребенка, в зависимости от вида заболевания, читайте в данной статье.
Вирусная
Очень часто дети страдают воспалением легких вирусной этиологии. Клиническое течение болезни разное, так как лечение и прогноз. В большинстве случае они имеют мягкий характер, не нарушая общее состояния ребенка.
Но так как для большинства вирусных заболеваний не существует этиологической терапии, лечение данной патологии симптоматическое. Среди возбудителей различают вирусы:
- гриппа,
- ОРВИ,
- «детские инфекции» (корь, краснуха, ветряная оспа и другие).
Бактериальная
 Такие пневмонии встречаются очень часто – 77-83% пневмоний обусловлены бактериальными возбудителями. Их распространённость связана с механизмами развития. Как и любые другие инфекционные агенты, они могут самостоятельно вызывать воспаление легких.
Такие пневмонии встречаются очень часто – 77-83% пневмоний обусловлены бактериальными возбудителями. Их распространённость связана с механизмами развития. Как и любые другие инфекционные агенты, они могут самостоятельно вызывать воспаление легких.
Существует и другой вариант патогенеза пневмонии: на фоне респираторных вирусных инфекций верхних дыхательных путей, истощенный организм ребенка не может полностью защищать себя от микроорганизмов, поэтому к существующей болезни присоединяется бактериальная микрофлора.
Клиника, диагностика, лечение и прогноз зависят от состояния иммунной защиты ребенка, причин возникновения и развития.
Существует дополнительная классификация по этим параметрам, которая имеет значение в тактике лечения маленького пациента:
- типичная,
- атипичная,
- аспирационная,
- госпитальная.
Рассмотрим эти виды подробнее.
Типичная
Самая распространенная форма патологии. Различают семь классических возбудителей бактериальной пневмонии:
- пневмококк,
- стафилококк.
Стафилококковая пневмония отличается от прочих, прежде всего, высоким риском легочных осложнений, имеющих деструктивный характер. Именно поэтому при данном воспалении проводится интенсивная терапия антибиотиками и деинтоксикация,
- стрептококк.
Стрептококк в носу и горле, выявленный посредством лабораторных исследований, не всегда приводит к пневмонии. Воспаление легких является ранним осложнением стрептококковой инфекции, проявляющейся, как правило, на 5-й день основного заболевания. Таким образом, стрептококк влияет на развитие гнойных воспалений в легких.
В пораженных альвеолах нарушается газообмен, что ведет к дефициту кислорода в других органах. У ребенка заметны признаки интоксикации, вялость, кашель с одышкой, отсутствие аппетита, бледность кожных покровов,
- клебсиелла,
- синегнойная палочка,
- гемофильная палочка,
- эшерихия.
У этих инфекций острое начало и похожие симптомы. Распознать микроорганизм-возбудитель смогут только специальные лабораторные исследования.
 Среди прочих у детей распространена пневмония, вызванная клебсиеллой. Клебсиелла или палочка Фридлендера – это представитель условно-патогенной микрофлоры, который в норме живет в кишечнике. Он имеет несколько видов, один из которых вызывает воспаление легких.
Среди прочих у детей распространена пневмония, вызванная клебсиеллой. Клебсиелла или палочка Фридлендера – это представитель условно-патогенной микрофлоры, который в норме живет в кишечнике. Он имеет несколько видов, один из которых вызывает воспаление легких.
Клебсиелла в кале у грудничка является нормальным явлением. В кале ее содержание не должно превышать 150 клеток. Норму содержания клеток покажет лабораторный анализ кала.
Клебсиелла в моче свидетельствует о наличии очага воспаления в почках, мочевом пузыре. Бактерии также могут попасть в мочу при несоблюдении гигиены и нарушении процедуры сбора. Поэтому бакпосев мочи на наличие в ней клебсиеллы необходимо сдавать согласно правилам сбора анализов.
Воспаление легких является тем осложнением, которое следует за недолеченной или поздно диагностированной клебсиеллой. Этот вид пневмонии, как правило, является внутрибольничным (в 5-10% случаев) и редко домашним (в 1-2% случаев).
По мнению педиатра Е.О. Комаровского, клебсиелла «не представляет никакой угрозы ребенку и не нужно принимать никакие антибиотики». Тем не менее, общепринятое мнение противоречит высказываниям известного доктора, и антибактериальная терапия назначается.
Атипичная
Она отличается тем, что возбудители имеют необычную форму, а само заболевание – нетипичное течение. Такая патология намного сложнее, ведь классические методы исследования не всегда распознают непривычную болезнь, что оттягивает начало терапии.
Среди подвидов различаются:
- микроплазменная,
- хламидийная атипичную,
- орнитоз,
- легионеллез и другие виды.
Микоплазма и хламидия являются наиболее распространенными возбудителями атипичной пневмонии. Микоплазменный вид пневмонии диагностируется обычно у детей и подростков и является преимущественно внебольничной. Пик случаев воспалений приходится на осень-зиму и связан с ослаблением защитных сил организма в холодное время года.
Хламидийный вид пневмонии выявляется в 5-15% случаев внебольничных пневмоний. Половина взрослых и до 7% детей являются бессимптомными носителями бактерий рода Chlamydia в носоглотке, из-за чего высока вероятность передачи микроба воздушно-капельным путем. Заражение новорожденных хламидийной пневмонией происходит от матерей, имеющих в анамнезе урогенитальный хламидиоз.
Аспирационная
 Развитие данного воспаления связано с размножением в легких анаэробных бактерий (Prevotella malanogenica, Fusobacterium necroforum, B. oris, B. oralis и др.) и их ассоциаций между собой и с аэробными бактериями.
Развитие данного воспаления связано с размножением в легких анаэробных бактерий (Prevotella malanogenica, Fusobacterium necroforum, B. oris, B. oralis и др.) и их ассоциаций между собой и с аэробными бактериями.
Возможны два варианта развития такой пневмонии. В первом случае в дыхательные пути ребенка попадает слизь или другие биологические жидкости, в которых находился микроб, который в дальнейшем станет причиной развития пневмонии.
Во втором – в легкие попадает желудочное содержание (например, при рвоте) и разрушает ткань органов. На этом фоне условно-патогенная микрофлора станет более агрессивной и также стимулирует развитие воспаления.
Грибковая
Тяжёлый вид пневмоний, возникающих на фоне резко сниженных защитных сил иммунной системы, а также неправильной антибиотикотерапии.
Основными агентами считаются грибки рода Candida и Aspergillus. Такие инфекции называют оппортунистическими – их возбудитель всегда присутствует в организме человека, но только при иммунных нарушениях оказывает агрессивное действие на организм.
Вызванная простейшими
Факторы развития такие же, как и при грибковых пневмониях. Представителями являются токсоплазма, пневмоциста и другие.
Паразитарная
Среди легочных гельминтов у детей встречаются:
- аскариды,
- эхинококки,
- цепни и другие.
Кроме непосредственного поражения ткани легких, может возникнут эозинофильная пневмония, связанная с паразитами. Эти клетки реагируют на данных возбудителей и чрезмерно накапливаются в легких.
Течение болезни
По характеру течения различают 3 вида пневмонии:
- острая (инкубационный период 3-10 дней, а длительность до 6 недель).
Клинические рекомендации при острой форме включают в себя синдромы:- общей интоксикации (острая пневмония у детей проявится лихорадкой, отсутствием аппетита, возбужденностью (или апатией), бледностью кожи, тахикардией),
- катаральных явлений (обычно влажный кашель),
- поражения легких (одышка (чаще у детей младшего возраста), укороченный легочный звук, изменение дыхания, при нетипичной форме – рассеянные мелкопузырчатые хрипы, диагностируемые при перкуссии и аускультации),
- гематологических сдвигов (лейкоцитоз или гиперцитоз (30-40•10(в 9-й степени) /л (при возбудителе Chl. trachomatis), СОЭ до 20 мм/ч и выше),
- рентгенологических изменений (по определению Всемирной организации здравоохранения обязательным критерием диагноза является наличие инфильтративных изменений на рентгенограмме),
- затяжная (более 6 недель),
- хроническая (неразрешившаяся острая пневмония более 6-8 недель).
 Существует также скрытая форма, при которой симптомы не имеют яркой выраженности. При несвоевременной диагностике скрытая пневмония имеет тяжёлые осложнения.
Существует также скрытая форма, при которой симптомы не имеют яркой выраженности. При несвоевременной диагностике скрытая пневмония имеет тяжёлые осложнения.
Характер течения болезни у детей разного возраста зависит от возбудителя, факторов, способствующих развитию патологии, и реактивности организма.
У детей после 4 лет система органов дыхание приближается к таковой у взрослых. У детей младшего возраста – анатомия иная, что грозит быстрым распространением инфекции по всей поверхности легких.
У детей до трех лет ввиду недостаточно развитого иммунитета клиническая картина выглядит намного ярче. Поэтому острые пневмонии у малышей раннего возраста выражаются яснее и протекают стремительнее. Это связано с тем, что на любое воспаление откликаются все факторы защиты.
В организме ребенка до 6 месяцев остаются материнские иммуноглобулины, поэтому не все возбудители могут привести к инфекции. Основным возбудителем у детей 6 мес-6 лет является Str. pneumoniae (пневмококк), реже H. influenzae, у детей старшего возраста (7-18 лет) пневмококк.
Условия инфицирования легких
По условиям возникновения пневмонии разделяются на:
- внебольничные или домашние. Это самый частый вид заболевания. Внебольничная развивается при обычных домашних условиях.
- внутрибольничные или нозокомиальные (госпитальные). Они развиваются спустя 48-72 часа пребывания в больнице (в сочетании с подтверждающими инфекционную природу данными, например, лейкоцитозом) или в течение двух суток после выписки из стационара.
Нозокомиальная считается тяжелым видом пневмонии. Те микроорганизмы, которые способны вызвать болезнь в условиях стационара, очень стойкие к любым видам антибиотиков. Поскольку в больнице проводят влажную уборку с использованием специальных дезинфицирующих средств, «выжившие» после подобной обработки бактерии практически нечувствительны к разным видам лечения.
Возбудителями являются:- Pseudomonas Aeruginosa,
- Enterobacteriaceae,
- Acinetobacter,
- S. Maltophilia,
- S. Aureus,
- Aspergillus Fumigatus.
- вентиляционные. Механизм заболевания связан с применением ИВЛ (искусственной вентиляции легких) при критических состояниях ребенка. Они бывают ранние (до 5 суток) и поздние (больше 5 суток).
- пневмонии при иммунодефицитах. Связанны с врожденными или приобретенными иммунодефицитами любых звеньев (гуморальный либо клеточный) или же их комбинацией.
Вызывается, как правило, пневмоцистами и кандидами. В случае гуморального иммунодефицита – пневмококками, стафилококками, энтеробактериями.
У новорожденных различают:
- врожденное (внутриутробное), которое развилось не позже, чем через 72 часа после рождения малыша,
- приобретенное (постнатальное) воспаление легких, которое подразделяется на:
- внутрибольничное,
- госпитальное.
Классификация по локализации
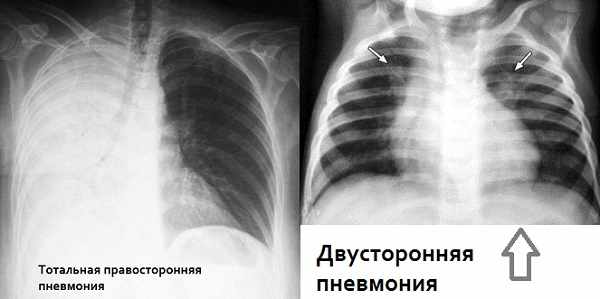
Процесс может поражать любой сегмент, долю и легкое в целом. От этого зависит тяжесть болезни и подходы к лечению. Существуют:
- односторонняя,
- двухсторонняя (может быть правосторонняя и левосторонняя).
Двусторонее воспаление легких обычно вызывается бактериями повышенной патогенности типа Streptococcus pneumoniae, Haemophilus influenzae) и С. pneumoniae. Сниженный местный и общий иммунитеты являются факторами, значительно влияющими на развитие и течение заболевания.
Диагноз «двухстороняя пневмония» ставится на основе клинических проявлений (интоксикация, кашель, дыхание) и рентгенологического исследования легких. На рентгене будут заметны двухсторонние затемнения инфильтрата (сегмента, очага или тотальные).
Каждое из воспалений может иметь очаг воспаления разной локализации:
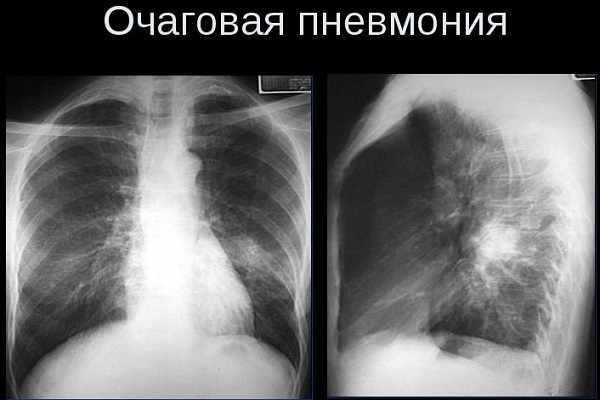
- очаговая – наиболее распространенное воспаление, которое не выходит за грани ацинуса (функциональной единицы легкого).
Подвидом является мелкоочаговая, которая является легкой формой заболевания и встречается у детей старше 3-х, но обычно 6-ти мес. Она может иметь четко локализованный вид (поражны только легкие) или быть токсический (когда от воспаления страдают множетсвенные органы и системы). Если к основмону заболеванию присоединяется сепсис, то имеет место септическая форма болезни.
У заболевшего ребенка ярко выражены симптомы интоксикации, субфебрильнвя температура, одышка, частый кашель, жесткое дыхание и хрипы.
- сегментарная – поражает паренхиму (система бронхиол, альвеол, интерстициев и сосудов) органа в пределах сегмента,
- полисегментарная – в воспалительный процесс вовлекается несколько сегментов одной или разных долей,
- долевая – развивается в пределах одной доли (наблюдается обычно при пневмококковой инфекции, но может иметь и другую этиологию). По локализации выделяется:
- нижнедолевая (развивается чаще справа, поскольку анатомически правый бронх скошен),
- верхнедолевая (справа поражается 1-3 легочных сегмента, слева– 1-5),
- интерстициальная (редко) – страдает интерстиций, возможны отдельные очаги в легких (наблюдается при пневмоцистной и цитомегаловирусной инфекции),
- прикорневая (в быту корневая) – локализуется в корне легкого (место соединения бронха, лимфатических и кровеносных сосудов, нервных окончаний с легким),
- тотальная – в процесс втягивается все легкое.
Степени тяжести
Тяжесть течения пневмонии зависит от:
- клинических проявлений,
- распространенности процесса,
- наличия и степени выраженности легочно-сердечной недостаточности,
- интоксикации,
- усугубления болезни разными видами осложнений:
- легочными (абсцессом, гнойным плевритом, пиопневмотораксом и другими),
- внелегочными (сепсисом, шоком).
Неосложненное воспаление паренхимы органов дыхания разрешается до 4 недель, осложненное может длится месяцами. Осложненная пневмония характеризуется токсикозом (3 степени, каждая со своими проявлениями), многочисленными симптоматическими проявлениями, нарушением работы органов и систем организма. В зависимости от вида поражения различают:
- токсическое,
- кардиореспираторное,
- циркуляторное,
- гнойное и др.
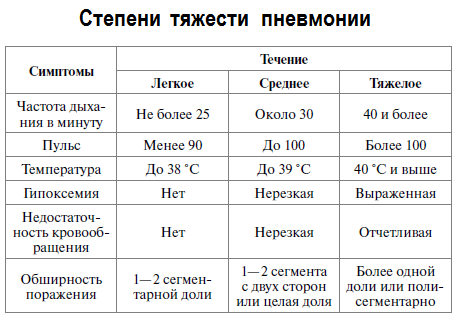
Степени тяжести данной болезни делятся на:
- легкую степень. Она характеризуется:
- небольшой интоксикацией,
- субфебрильной температурой тела (до 38 градусов),
- ясным сознанием,
- нормальными давлением и частотой дыхания (далее – ЧД).
В анализе крови могут быть незначительно повышений уровень лейкоцитов и СОЭ.
- среднюю степень. У ребенка наблюдаются:
- озноб,
- температура выше 38 градусов,
- умеренный токсикоз,
- повышенная ЧД до 30,
- потливость,
- снижение давления.
В анализе крови наблюдается повышенное количество нейтрофилов со сдвигом лейкоцитарной формулы влево.
- тяжелую степень. Клинические проявления в данном случае следующие:
- температура высокая,
- выраженная интоксикация,
- ЧД около 30, а частота сердечных сокращений – более 100,
- давление пониженное,
- прогрессирует легочная недостаточность,
- присутствует помутнение сознания.
В анализе крови наблюдается токсичная зернистость нейтрофилов.
В современной клинической практике выделяют только тяжелую и нетяжелую пневмонию, основываясь на оценке состояния пациента, лабораторной и инструментальной диагностике. Для удобства и практичности разработаны шкалы оценки тяжести болезни (например, PSI, ATS, CURB-65).
Клинико-рентгенологические формы
По характеру клинико-рентгенологической картины различают следующие формы:
- очаговая,
- очагово-сливная,
- сегментарная,
- интерстициальная.
Очаговая бывает:
- деструктивная (может приобретать сливной характер и проявляться в виде гнойного расплавления паренхимы легкого. Легочная деструкция осложняет пневмонию бактериального происхождения и характеризуется наличием полости в легком и возможностью развития сепсиса),
- мелкоочаговая,
- долевая (крупозная) имеет определённую стадийность и яркие патоморфологические изменения),
- бронхиальная (патология, при которой в процесс втягиваются терминальные бронхи).
Повторная
Часто после выздоровления дети опять заболевают пневмонией. Если это рецидив того вида пневмонии, которая была диагностирована и лечилась, то связан он с тем, что возбудители не были уничтожены полностью. Когда наступает выздоровление, антибиотикотерапия прекращается, а «затаившийся» микроб выжидает удобного случая для провоцирования следующего эпизода заболевания.
Повторной называют пневмонию, которая возникла после полной реконвалесценции (анатомического и функционального восстановления).
Причинами реинфекции являются:
- неадекватная антибиотикотерапия со стороны врача и пациента,
- сопутствующие болезни (муковисцидоз, бронхоэктатическая болезнь),
- слабый иммунитет.
Полезное видео
Практикующий врач первой категории А.В. Масленникова о видах пневмонии:
Заключение
- Классификация пневмоний имеет важное практической значение в медицинской практике для назначения адекватного лечения. Поскольку пневмония в детском возрасте развивается на фоне вирусных инфекций, ведущим фактором в ее профилактике является укрепление иммунитета.
- На возможность развития и вид пневмонии оказывают влияние факторы как внешней среды (экология), так и факторы, связанные с беременностью, родами, здоровьем матери, условиями ухода за ребенком.
- До 20% детской смертности до 5-ти лет приходится на пневмонию. Именно поэтому ранняя диагностика является залогом успешного лечения и полного выздоровления. Стационарное лечение и антибактериальная терапия в случае диагностирования воспаления легких являются обязательными, если педиатр находит угрозу здоровью и жизни малыша.
Материал подготовлен с использованием учебно-методического пособия Жерносек В.Ф., Орынбасарова К. К., Батырханов Ш. К. «Острая пневмония у детей: лечение, профилактика».
