Герпес – вирусное заболевание с наличием сгруппированных высыпаний пузырьков на кожном покрове и слизистых оболочках. Чаще всего эта инфекция ассоциируется с «простудой» на губах, но она в равной степени распространяется и на половые органы. Более того, около 60% случаев инфицирования вирусом простого герпеса (сокращенно ВПГ) происходит во время половых контактов.
Существует несколько разновидностей этого вируса, но наиболее опасным в плане негативных для репродуктивного здоровья последствий считается 2 тип ВПГ, который наиболее часто поражает слизистые оболочки половых путей у женщин. Несмотря на обилие противовирусных препаратов и инструментальных методов лечения, этот вид половой инфекции остается фактически неизлечимым. Он имеет тенденцию к регулярным рецидивам, постепенно изменяет структуру и функциональное состояние выстилающих половые пути тканей. Результатом инфицирования ВПГ2 может стать бесплодие и другие проблемы.
Особенности инфекции
Статистика Всемирной Организации Здравоохранения показывает, что практически 90% населения Земли, включая новорожденных и пожилых людей, являются носителями вируса простого герпеса. И только генитальный герпес на половых органах оказывает вред на функции половой, мочевыводящей и репродуктивной систем.
Как и другие типы ВПГ, герпес на слизистой половых органов проявляется в виде локальных очаговых высыпаний, состоящих из пузырьков, наполненных мутноватой жидкостью. По мере прогрессирования болезни эти образования вскрываются и покрываются струпьями, а затем рубцуются. Однако это не значит, что болезнь побеждена: внутри организма продолжает существовать неактивная форма вируса, которая активируется при снижении иммунитета.
Если обратиться к той же статистике ВОЗ, вирус герпеса на половых органах чаще появляется у женщин. Им страдают представительницы фертильных групп: девушки в возрасте от 20 до 25 лет и женщины между 35 и 40 годами. Исходя из этого специалисты начали изучать вероятную связь герпеса на гениталиях у женщин и случаев невынашивания беременности или вторичного бесплодия. Оказалось, что она существует: в 43% случаев женщины, ну сумевшие зачать или выносить малыша, имели в анамнезе рецидивирующий генитальный герпес.
Несмотря на то, что организм способен создавать иммунную защиту против ВПГ2, он не защищает от повторного инфицирования. Специалисты склонны рассматривать иммунитет к герпесу как маркер, указывающий на то, что герпес на половых органах у женщин имеет место быть сейчас или в недавнем прошлом, или протекает в бессимптомной форме.
Как передается ВПГ
Инфицирование вирусом ВПГ в большинстве случаев происходит при непосредственном контакте носителя и реципиента, то есть человека, который «примет» возбудителя болезни. Существует несколько способов передачи инфекции:
- Половой. Происходит при любом виде контакта:
- при традиционном генитальном сексе инфекция проникает в организм через слизистые оболочки вагины или уретры,
- при анальном сексе вирус проникает в слизистую оболочку прямой кишки,
- при оральном сексе вирус проникает в слизистые оболочки рта или, наоборот, со слизистой рта переходит на половые органы,
- при петтинге — с полового органа носителя на руки реципиента, а уже с них на слизистые оболочки губ, глаз, половых органов.
- Бытовой. Передается через предметы, которыми одновременно пользуются больные и здоровые люди. Чаще всего контактно-бытовой способ инфицирования регистрируется при распространении вируса внутри семьи, а также в детсадах, школах, студенческих общежитиях. Источником заразы может стать ободок и сиденье унитаза, губка в ванной, кусковое мыло и т. д.
- Самоинфицирование. Один из распространенных способов получить симптомы герпеса на половых органах. Заражение происходит через руки, которыми женщина прикасается сначала к высыпаниям на губах, а затем к своим половым органам.
- Вертикальный. Этот способ передачи актуален только для беременных, а точнее рожающих женщин со скрытой или активной формой герпеса. Вирус может проникнуть через плацентарный барьер, и малыш родится инфицированным. Также рождающийся плод может заразиться при прохождении через родовые пути. У него заболевание может поразить не только половые органы, но и глаза. Этот вариант считается очень опасным для ребенка, так как способен привести к распространению инфекции на головной мозг или полной слепоте.
Учитывая разнообразие и повсеместное распространение способов передачи заболевания, женщинам нужно внимательно относиться к профилактике заражения. Помимо регулярного осмотра у гинеколога им стоит использовать барьерную контрацепцию и строго соблюдать принципы личной гигиены.
Факторы, провоцирующие острую стадию болезни
Обострение симптомов генитального герпеса у женщин происходит при ослаблении иммунной защиты. До этого заболевание протекает в латентной форме, то есть никак себя не проявляет. Спровоцировать снижение защитных функций организма могут как внешние, так и внутренние факторы. К первым относятся:
- продолжительный прием препаратов, подавляющих иммунитет (в процессе химиотерапии и тому подобное),
- продолжительный прием антибиотиков, нарушивший естественный баланс микрофлоры,
- длительное пребывание в стрессовых для организма ситуациях — в слишком холодных или жарких, в загрязненных, шумных, плохо освещенных помещениях,
- резкая смена условий жизни — переезд в другой часовой или климатический пояс, смена места работы,
- регулярные физические нагрузки, приводящие к чрезмерному утомлению,
- чрезмерно продолжительное воздействие на организм ультрафиолета,
- недостаточно разнообразный, неполноценный рацион, провоцирующий хронический дефицит витаминов, микроэлементов и минералов,
- продолжительное пребывание в состоянии эмоционального напряжения, или резкий стресс (испуг, например).

К внутренним провоцирующим факторам, способным запустить процесс появления внешних признаков герпеса на половых органах (губах, вульве, слизистой оболочке влагалища), относятся:
- вредные привычки, особенно табакокурение,
- гормональные изменения, в том числе нормальные — при переходе на следующий этап взросления у подростков и увядания в климактерическом возрасте,
- беременность и роды.
Полезно знать! Наиболее острые рецидивы, угрожающие в том числе жизни больной генитальным герпесом женщине, наблюдаются в состоянии иммунодефицита: у больных ВИЧ, некоторыми видами врожденных иммунологических заболеваний.
Формы заболевания
Официальная классификация выделяет три формы вирусного заболевания, которые различаются по нескольким признакам:
- первичная инфекция — диагностируется в первые 1-2 недели после заражения, сопровождается заметной симптоматикой, антител к вирусу в организме нет,
- рецидивирующая — хроническая инфекция, которая состоит из чередующихся бессимптомных периодов и обострений, и чем чаще они сменяют друг друга, тем тяжелее форма болезни,
- бессимптомная — хроническая форма заболевания, которая не сопровождается тревожной симптоматикой, однако антитела к вирусу обнаруживаются в организме.
Наиболее опасным для носителя считается первичный генитальный герпес, так как в отсутствии иммунитета к нему возбудитель может распространиться на внутренние органы и системы, и спровоцировать опасные осложнения. Что касается вирулентности (степени заразности), то в этом плане наиболее опасной считается бессимптомная форма генитальной инфекции. Кроме того, такая форма, несмотря на отсутствие неприятных симптомов, продолжает негативно влиять на состояние репродуктивной системы женщины.
Характерная симптоматика
Клинические проявления генитального герпеса появляются при нормальном иммунитете, способном противостоять инфекции, уже на 3-7 день после инфицирования. Они состоят в типичных для скрыто протекающих вирусных заболеваний симптомах:
- незначительное повышение температуры тела,
- сонливость, сопряженная со сложностями в засыпании,
- чрезмерная утомляемость,
- периодические головные боли,
- постоянные слабые мышечные и суставные боли.
Все эти явления обусловлены типичной иммунной реакцией. Защитная система организма знает, что произошло вторжение патогенного микроорганизма, но из-за особой системы самозащиты вируса не может обнаружить его. В результате происходит атака на собственные клетки. Чаще всего от этого страдает нервная система, отсюда и неврологическая симптоматика в виде усталости, разбитости, снижения работоспособности и болей по всему телу.
Спустя 5-14 дней с момента заражения вирус адаптируется к условиям в организме носителя и начинает размножаться. Чтобы распространиться на обширных участках тела, ему необходимо пройти стадию активного развития. В процессе этого происходит:
- покраснение слизистых оболочек и кожного покрова в месте внедрения инфекции,
- появление нестерпимого зуда наружных половых органов и/или влагалища,
- жжение, переходящее в интенсивную боль в месте покраснения,
- локальная отечность слизистых оболочек.
По мере развития инфекции гиперемированные очаги преобразуются в пузырьковые высыпания. Кожа вокруг них воспаляется, становится очень чувствительной к прикосновениям. Спустя 2-3 суток после появления пузырьки лопаются, из них вытекает мутноватая жидкость.
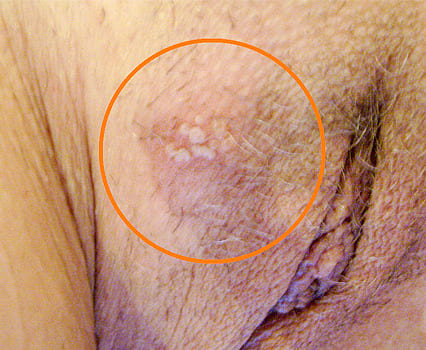

Важно! Экссудат, выделяемый из герпетических высыпаний, насыщен вирулентными клетками. Попадая на кожу и слизистые оболочки, они мгновенно внедряются в организм. Кроме того, такая жидкость может продолжительное время сохранять вирус на предметах обстановки, индивидуальных средствах гигиены и т. д.
Следующий клинический этап сопровождается формированием струпов (корочек) и рубцов на месте высыпаний. Однако это не значит, что обострение завершено. Инфекция распространяется дальше, вызывая воспаление органов мочеполовой системы. Оно сопровождается специфическими симптомами:
- тянущими болями в животе и пояснице,
- выделениями прозрачной слизи из половых путей,
- увеличением лимфоузлов в паховой области,
- интенсивным жжением и болью при мочеиспускании, половом акте или дефекации.
Окончательное затухание симптоматических проявлений болезни при наличии полноценной терапии происходит спустя 4-6 недель, а при ее отсутствии сохраняется на несколько месяцев.
Диагностика генитального герпеса
Остановка диагноза на острой стадии генитального герпеса у женщин не представляет сложностей, так как внешний вид высыпаний на половых органах сложно спутать с чем-то другим. Тем не менее, в ряде случаев врач назначает дифференцированную диагностику, так как на начальном этапе болезни симптомы напоминают сифилис и некоторые другие половые инфекции.
Помимо внешнего осмотра и оценки дополнительной (сопутствующей) симптоматики врач выписывает направления на ряд анализов:
- мазок на флору и гонорею, чтобы убедиться в отсутствии других возбудителей, или выявить сопутствующие инфекции, способные осложнить лечение генитального герпеса у женщин,
- биохимические лабораторные исследования крови и мочи, чтобы выявить скрыто протекающие воспалительные процессы, спровоцированные вирусной инфекцией,
- ПЦР (полимеразная цепная реакция) жидкости, выделяемой из пузырьков, в процессе которой выявляются несколько видов антител к возбудителю, что позволяет определить давность носительства инфекции и другие особенности заболевания,
- ИФА (иммуноферментный анализ) крови из вены, в которой обнаруживаются антитела к разным типам герпеса.
Если диагноз подтверждается, врач начинает подбирать схему лечения.
Методы лечения
Лечение при генитальной разновидности герпетической инфекции у женщин необходимо начинать на ранних этапах болезни. Чем дольше терпеть неприятные симптомы, тем выше риск распространения инфекции по восходящей: на шейку и полость матки, придатки, мочевой пузырь и т. д.
Основу терапии составляют медикаменты нескольких групп:
- противовирусные препараты — Ацикловир, Фапцикловир или Пенцикловир в форме мази для местного нанесения и таблеток для перорального приема в течение 5-10 дней по индивидуальной схеме,
- иммуномодулирующие средства — рецептурные таблетки или инъекции интерферона, витаминно-минеральные комплексы с повышенной дозой витаминов А, С, Е и группы В,
- антисептики в форме растворов для местного применения на основе хлоргексидина для сдерживания распространения инфекции и профилактики присоединения бактериальных заболеваний,
- обезболивающие препараты в форме местных и системных средств на основе анальгетиков (кеторола, метамизола натрия) или НПВС (парацетамола, ибупрофена).
Особое внимание в процессе терапии уделяется соблюдению личной гигиены. Чтобы не допустить реинфицирования или заражения совместно проживающих с больной женщиной людей запрещается:
- прикасаться руками к половым органам за исключением ситуаций, когда требуется нанесение лекарственных средств или выполнение гигиенических процедур,
- вступать в половую связь даже при наличии барьерных контрацептивов до момента полного устранения признаков генитального герпеса на половых органах у женщины,
- использовать тканевые полотенца в процессе гигиенических процедур — лучше заменить их одноразовыми бумажными салфетками или полотенцами,
- использовать антибактериальное мыло для подмывания промежности, так как оно будет способствовать нарушению естественно микрофлоры и поспособствует еще большему распространению инфекции.
Для повышения сопротивляемости организма необходимо изменить рацион и образ жизни. В меню должны преобладать овощи и фрукты, богатые витамином С:
- белокочанная и цветная, пекинская капуста,
- сладкий перец,
- малина и смородина,
- все виды цитрусов,
- зелень — петрушка, зеленый лук, укроп, руккола, листовой и кочанный салаты и т. д.,
- тыквенные овощи — непосредственно тыква, кабачки и огурцы,
- томаты и многое другое.
Белковые продукты должны быт представлены легкими в усвоении нежирными или маложирными сортами мяса и рыбы. Идеальными станут палтус и филе морского окуня, филе курицы и индейки. Ежедневно можно съедать до 2 яиц, около 150 г маложирного творога, до 150 мл натурального йогурта или простокваши.
При соблюдении описанных правил выздоровление наступает через 4-6 недель. Его подтверждают лабораторно: если в анализах нет антител к герпетической инфекции, значит, женщина здорова.
Народные способы лечения
В дополнение к классической схеме лечения генитального герпеса у женщин можно использовать народные методы. Однако стоит помнить, что многие средства попросту маскируют неприятные симптомы, не справляясь с инфекцией. Поэтому их использование вместо лекарств от герпеса на половых губах недопустимо.
Из препаратов, приготовленных по народным рецептам, желательно использовать чаи с иммуностимулирующим действием. к ним относятся:
- сбор из равных частей чабреца, крапивы, мелиссы и пустырника (заварить столовую ложку смеси в стакане воды и выпить малыми порциями за день),
- водный настой из корня хрена и красного острого перца (по чайной лодке каждого компонента на литр кипящей воды, настаивать сутки в термосе, пить по столовой ложке каждый час),
- луковое масло (пучок перышек лука измельчить в кашу и залить стаканом оливкового масла, пить по столовой ложке раз в день),
- сбор из равных частей цветков ромашки и календулы, высушенных плодов калины (заварить в термосе 2 ложки смеси стаканом кипятка, настоять ночь, пить малыми порциями в течение дня).
Что касается местных средств, то народная медицина рекомендует использовать лосьоны для протирания высыпаний. Приготовить их можно из стакана воды и разных сборов: цветков лаванды, алоэ, ромашки, меда и прополиса. Средство нагревают до кипения, настаивают, отцеживают и используют как обычный лосьон: смачивают им ватный диск и аккуратно протирают высыпания.
Профилактические мероприятия
Единственным способом избежать заражения генитальным герпесом является отказ от полового контакта с непроверенным партнером. Также стоит отказываться от орального секса, если у одного из партнеров есть высыпания на губах. Даже при отсутствии видимых признаков герпетических пузырьков на половых органах необходимо использовать барьерные средства контрацепции, а после контакта применить антисептик, например, спрей Мирамистин.
Для исключения бытовой передачи вируса генитального герпеса рекомендуется строго соблюдать правила личной гигиены:
- никогда не пользоваться чужим полотенцем,
- прикрывать ободок унитаза бумагой, если приходится присаживаться на него,
- не использовать чужие станки для бритья,
- не использовать чужие кремы из баночек, если хозяин берет его руками,
- не пользоваться чужими ложками и стаканами, даже если это «просто попробовать, как вкусно получилось».
Для поддержания местного иммунитета женщинам стоит отказаться от антибактериального мыла для подмывания промежности, ежедневных прокладок с отдушками и синтетического белья.
Избежать опасности заражения поможет и сбалансированный рацион. Чем разнообразнее будет ваше меню, чем больше в нем будет овощей и фруктов, тем ниже шанс заболеть любой вирусной инфекцией.
Наконец, верным способом избежать проблем с инфекцией станет периодическое посещение гинеколога и сдача анализов на половые инфекции. обычный мазок с результатом в течение нескольких часов поможет выявить скрыто протекающую болезнь.
Не пытайтесь вылечить герпес на половых губах самостоятельно — это может привести к тяжелым последствиям для репродуктивного здоровья у вас и вашего полового партнера. Берегите себя и не стесняйтесь обращаться к врачу со столь деликатной проблемой.
