В структуре гинекологической патологии значимое место занимает острый и хронический цервицит. Они встречаются у 35% взрослого женского населения. Эта патология значительно влияет на качество жизни и имеет серьезные последствия при отсутствии адекватной фармакотерапии. Заболевание встречается и у беременных, подвергая угрозе нормальный эмбриогенез будущего ребенка.
Основной задачей гинекологической службы стал своевременный диагностический поиск воспалительных реакций любой локализации, которые могут привести к инфицированию шейки. Но скрининговые мероприятия еще не охватывают все женское население. Только понимание симптоматики болезни позволит женщине своевременно выявить у себя патологию и обратиться за помощью.
Цервицит что это такое
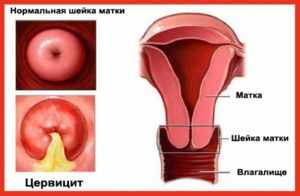 Цервицит считается осложнением заболеваний нижних отделов репродуктивной системы. Вульвовагинит, уретрит, а затем цервицит становятся последовательными стадиями одной воспалительной реакции. Эндоцервицит и эктоцервицит — две формы воспаления эпителиального покрова шеечного канала матки. Недуг характеризуется преходящим или постоянным наличием инфекции на слизистой стенке, которая может прогрессировать и приобретать агрессивное или злокачественное течение. Согласно международной классификации болезней (МКБ 10) код по МКБ N72 принадлежит различным формам воспалительной реакции в шейке матки.
Цервицит считается осложнением заболеваний нижних отделов репродуктивной системы. Вульвовагинит, уретрит, а затем цервицит становятся последовательными стадиями одной воспалительной реакции. Эндоцервицит и эктоцервицит — две формы воспаления эпителиального покрова шеечного канала матки. Недуг характеризуется преходящим или постоянным наличием инфекции на слизистой стенке, которая может прогрессировать и приобретать агрессивное или злокачественное течение. Согласно международной классификации болезней (МКБ 10) код по МКБ N72 принадлежит различным формам воспалительной реакции в шейке матки.
Ввиду высокой распространенности, каждая женщина должна иметь представление, цервицит что это такое, как выявить и лечить данную болезнь. Вовремя невылеченный цервицит — это хроническая эрозия, эктопия и онкологические новообразования в будущем. Цервицит шейки можно заподозрить самостоятельно, но лечением должен заниматься квалифицированный акушер-гинеколог.
Причины
Основной этиологический фактор болезни — инфекционные инвазии бактериями, грибками и вирусами. На долю возбудителей ЗППП приходится 70% всех случаев, 20% составляет инфекционно-воспалительная реакция, вызванная условно-патогенными микроорганизмами, и лишь 10% приходится на другие причины. Хоть возбудители ЗППП и передаются при сексуальном контакте, но цервицит у мужчин возникнуть не может, такая форма воспалительного процесса встречается только у женщин.
Основные патогены, способствующие возникновению цервицита:
- возбудители скрытых половых инфекций,
- условно-патогенная коккобациллярная флора,
- вирусные штаммы и простейшие,
- Семейство грибов Кандида и другие виды грибков.
Цервицит при беременности вызывают идентичные патогенные агенты. У беременных женщин, уже имеющих в анамнезе инфекцию слизистой, может быть реинфицирование и присоединение нового возбудителя.
Причины цервицита не всегда инфекционные. Некоторые формы поражения шеечного канала развиваются при эндокринопатиях, когда нарушается естественный гормональный баланс. Особенно характерны такие формы болезни у женщин в постменопаузальном периоде, когда идет активная гормональная перестройка организма. Еще одно эндокринное заболевание, способное вызвать цервицит — сахарный диабет. Нарушение углеводного обмена влечет за собой изменение кровотока в микроциркуляторном русле эпителиальной выстилки. Нарушается адекватная оксигенация и трофика тканей, что влечет за собой снижение местного иммунного ответа.
Виды
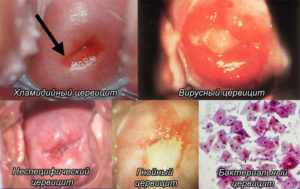 Основная клиническая классификация болезни подразумевает деление патологии в зависимости от этиологии патогена, вызвавшего воспаление.
Основная клиническая классификация болезни подразумевает деление патологии в зависимости от этиологии патогена, вызвавшего воспаление.
Согласно этой современной классификации цервицит делится на:
- бактериальный цервицит — вызывается абсолютно любыми микробами. Они могут передаться при половом акте или попасть в шеечный канал из влагалища и окружающей среды,
- кандидомикозный — инфицирование грибковой микрофлорой или активный рост собственных грибков кандида, которые всегда присутствуют в урогенитальном тракте,
- вирусный — инфицирование вирионами, при этом любой вирус считается облигатным патогеном, потому что у здоровых людей нет ни одной вирусной инвазии,
- другие формы цервицита — в эту рубрику входят остальные редко встречающиеся формы недуга (кистозный, лимфоцитарно-инфильтративный, эндокринный и т. д.)
Все патогены, вызывающие цервицит, развивают активный воспалительный процесс в организме. Они колонизируют слизистые покровы, размножаются здесь и проводят к отмиранию клеток. Из-за сильного разрушения клеточной выстилки перенесенный цервицит может привести к эктопии. Эктопия — это патологическое разрастание эпителия за пределы шеечного канала. Цервицит и последующая эктопия являются факторами риска онкогенных и неопластических процессов. Такая патологическая трансформация характерна для большинства вирусных инвазий.
Гнойный
Эта форма болезни характеризуется агрессивным течением и склонностью к осложнениям. Наиболее распространенные формы гнойно-воспалительного заболевания вызываются диплококками, мико- и уреаплазмой и коккобациллярной ассоциацией бактерий. В 45% случаев возникает острый гонорейный цервицит с обильным гнойным отделяемым, нередко переходящий в хроническую рецидивирующую форму. Опасность этого недуга проявляется в том, что развивается цервикальная эктопия шейки матки вслед за хроническим цервицитом, которая характеризуется расползанием эпителиальных клеток за анатомические границы шейки.
Кистозный
Под воздействием различных факторов, особенно инфекционных, нарушается нормальное функционирование железистых клеток шейки матки. В норме они секретируют особую слизеобразную субстанцию, защищающую половые пути от возбудителей. Кистозный цервицит появляется вследствие закупорки выводного протока железы слущенным и отмирающим эпителием. Нарушается естественная секреторная функция, а сама железа набухает, образуя кистозную полость. Такой цервицит шейки матки имеет склонность к рецидивам. Более того, снижается местная защита от патогенов, и репродуктивная система становится уязвимой для различных возбудителей.
Бактериальный
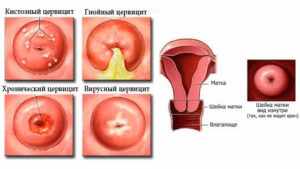 Бактериальный цервицит является следствием инвазии патогенных микробов в просвет шейки из влагалища. В 80% случаев он вызывается возбудителями ЗППП, а в остальных 20% — микроорганизмами, проживающими в урогенитальном тракте. Восходящая инфекция вызывает в цервикальном канале классические признаки инфекционно-воспалительной реакции: гиперемию, отечность и болезненность. При хронизации процесса симптоматика стихает, напоминая о себе только при снижении иммунитета и активации патологического процесса. Воспаление бактериальной этиологии может переходить в гнойные цервициты у женщин, поэтому требует незамедлительной фармакотерапии.
Бактериальный цервицит является следствием инвазии патогенных микробов в просвет шейки из влагалища. В 80% случаев он вызывается возбудителями ЗППП, а в остальных 20% — микроорганизмами, проживающими в урогенитальном тракте. Восходящая инфекция вызывает в цервикальном канале классические признаки инфекционно-воспалительной реакции: гиперемию, отечность и болезненность. При хронизации процесса симптоматика стихает, напоминая о себе только при снижении иммунитета и активации патологического процесса. Воспаление бактериальной этиологии может переходить в гнойные цервициты у женщин, поэтому требует незамедлительной фармакотерапии.
Лимфоцитарный фолликулярный
Данная форма характеризуется образованием инфильтративных очагов под эпителиальной выстилкой эндоцервикса. Появляется фолликулярный цервицит у женщин в постменопаузальном периоде, поэтому многие специалисты связывают это пролиферативную болезнь с изменением концентрации циркулирующих в крови гормонов. Происходит активное заселение эндоцервикса лимфоцитами, которые могут сливаться и образовывать небольшие скопления. Болезнь никак не проявляет себя клинически, а диагноз устанавливается только гистологически. Лимфоцитарный цервицит рассматривается некоторыми медиками как защитная реакция на инфекционный возбудитель, который не был выявлен стандартными лабораторными анализами.
Атрофический
Атрофический цервицит шейки вызван естественными колебаниями концентрации гормонов в пременопазуе и в постменопаузальном периоде. Снижение содержания эстрогенов в крови приводит к пропорциональному уменьшению их влияния на эпителиальные клетки репродуктивной системы. При нормальном гормональном балансе происходят активные процессы пролиферации и деления, обеспечивающие правильное гистологическое строение слизистой оболочки. Из-за недостатка гормонов возникают дегенеративные и атрофические процессы, приводящие к истончению эпителиальной выстилки, а затем развивается неспецифический атрофический цервицит.
Вирусный
Этиологическом фактором в воспалении выступает вирус. Патоген проникает внутрь эпителиальной клетки, активно размножается в ней и вызывает разрушение эпителия. Клинический симптомокомплекс зависит от штамма возбудителя. Так, ВПГ 2-го типа вызывает типичные герпетические поражения в виде болезненных и зудящих пузырьков, которые после себя оставляют язвенные элементы на слизистой. ВПЧ приводит к образованию доброкачественных кожных новообразований — папиллом и кондилом, а ЦМВ и ВЭБ-инфекции могут долгое время существовать без единого симптома.
Формы протекания
Гинекологическая классификация предусматривает деление болезни по степени активности и продолжительности симптоматики на несколько вариантов:
- Острый цервицит — длительность болезни не более двух месяцев,
- Подострый — продолжительность воспалительной реакции от двух до шести месяцев,
- Хронический рецидивирующий активный цервицит — хронический процесс в стадии рецидива, а количество рецидивов в год более двух,
- Умеренный хронический цервицит — стадия затухания симптоматики недуга, общее количество обострений в год — 1-2,
- Неактивный хронический цервицит — диагноз подтверждается лабораторно, клиническая симптоматика отсутствует больше года.
Осложнения и последствия
Самое грозное осложнение острой фазы — распространение инфекционно-воспалительной реакции на эндометрий, придатки матки и жировую клетчатку малого таза. При отсутствии адекватной фармакотерапии возможно образование гнойных очагов в малом тазу в виде абсцессов, флегмон или затёков.
Эндометрит, в свою очередь, может прогрессировать до эндомиометрита и панметрита с вовлечением всех слоев матки в патологический процесс. Редким осложнением является сепсис из-за попадания возбудителя в кровоток. Такое состояние опасно для жизни. Сепсис протекает с множественным поражением всех жизненно важных органов и систем.
Последствия любой долго протекающей инвазии, особенно вирусной, характеризуются клеточной трансформацией в ответ на постоянную воспалительную реакцию. Цервикальная эктопия и эрозия при хроническом цервиците являются самыми распространенными осложнениями. Эрозия шейки матки и вирусный цервицит приводят к онкогенной трансформации эпителия, вызывая сначала предраковые изменения, а затем и облигатные онкологические процессы.
Симптомы
 Острый цервицит имеет яркие симптомы инфекционно-воспалительной реакции. При сильном воспалении возможно появление общей инфекционно-токсической симптоматики. Манифестация болезни начинается с незначительного болевого синдрома в пахово-лобковой области.
Острый цервицит имеет яркие симптомы инфекционно-воспалительной реакции. При сильном воспалении возможно появление общей инфекционно-токсической симптоматики. Манифестация болезни начинается с незначительного болевого синдрома в пахово-лобковой области.
С прогрессированием недуга тупая боль усиливается, присоединяются главные признаки цервицита — патологическое отделяемое различного характера и острая боль при изменении положения тела, половом акте и физических нагрузках. В некоторых случаях симптомы цервицита включают в себя необильные кровянистые выделения мажущего характера.
У 65% пациенток наблюдается задержка месячных менструальных кровотечений или различные варианты их нарушения: олигоменорея, полименорея, альгодисменорея. Выделения при цервиците часто имеют зловонный запах из-за присутствия гноеродных бактерий в отделяемом. Инфекционно-токсические симптомы цервицита представлены субфебрильной температурой, мышечной и головной болью и общим недомоганием.
Хронический цервицит в стадию ремиссии может протекать латентно, а иногда единственным симптомокомплексом становится нарушение менструального цикла. Обострение цервицита шейки матки имеет типичные симптомы острого воспаления, но их выраженность значительно меньше.
Диагностика
Решающее значение в постановке диагноза играют данные клинико-лабораторного обследования, направленного на идентификацию вида и штамма патогена, вызвавшего воспалительную реакцию.
Общие вагинальные и уретральные мазки определяют патологические отклонения микробоценоза урогенитального тракта, выявляют лимфоцитарную инфильтрацию и наличие большого количества слущенного эпителия.
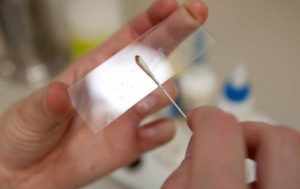 Но общего анализа недостаточно для идентификации возбудителя, поэтому производят забор отделяемого для проведения следующих реакций:
Но общего анализа недостаточно для идентификации возбудителя, поэтому производят забор отделяемого для проведения следующих реакций:
- серологические реакции с определением иммуноглобулинов различных классов,
- полимеразная цепная реакция и реакция двойной гибридизации,
- культуральное исследование с бакпосевом и антибиотикограммой.
Важное клиническое значение имеет онкоцитологический мазок, который проводят всем пациенткам. Он выявляет атипичные клетки, которые имеют аномальное строение и потенциально могут привести к онкологическому процессу шейки матки.
Специфические эхопризнаки хронического или острого цервицита, как правило, отсутствуют. Однако ультразвуковое исследование позволяет провести дифференциальную диагностику с нагноительными осложнениями, эндометритом, сальпингоофоритом и другими болезнями репродуктивной системы.
Простая и расширенная кольпоскопическая диагностика позволяют визуализировать слизистые покровы шеечного канала и детально изучить ее поверхность. Помимо наличия патологического отделяемого, кольпоскопическая картина характеризуется наличием множества красных точек на поверхности — это расширенные капилляры. Такой вид слизистой специфичен для инфекционно-воспалительной реакции, которая проявляется гиперемией и полнокровием микроциркуляторного русла.
При недостаточной информативности данных методов проводят забор биологического материала для гистологического и морфологического исследования шеечного эпителия. Поиск направлен на выявление атрофии, дисплазии, гиперплазии и неоплазии клеток эпителия.
Можно ли забеременеть при хроническом цервиците
Большинство пациенток, имеющих болезнь, интересуются, можно ли или нет забеременеть при хроническом цервиците. При данном заболевании не происходит нарушения анатомической целостности и проходимости шеечного канала. Сперматозоиды не имеют препятствий для встречи с яйцеклеткой, поэтому образование зиготы возможно.
Основной проблемой становится задача выносить здорового ребенка при наличии хронического инфекционного очага. Цервицит любой этиологии при беременности является потенциальной угрозой для нормального развития и роста плода. Цервицит при беременности подлежит обязательному медикаментозному лечению, что позволяет предотвратить нарушения эмбрионального развития у плода.
Можно ли забеременеть с туберкулезным цервицитом — вопрос неоднозначный. Способность к зачатию зависит от спаечного процесса, локализованного в репродуктивной системе. При значительном спайкообразовании проходимость половых путей нарушена, что препятствует воссоединению половых гамет и процессу зачатия. Для женщин с активным спаечным процессом возможно применение вспомогательных репродуктивных технологий, в частности, экстракорпорального оплодотворения (ЭКО).
Лечение при беременности
 Если в анамнезе есть хронический цервицит и наступила беременность, то основная задача акушера-гинеколога — подавление активного инфекционно-воспалительного процесса и поддержание постоянной ремиссии в течение девяти месяцев.
Если в анамнезе есть хронический цервицит и наступила беременность, то основная задача акушера-гинеколога — подавление активного инфекционно-воспалительного процесса и поддержание постоянной ремиссии в течение девяти месяцев.
Лечение цервицита у женщин при беременности должно отвечать критериям безопасности не только для матери, но и для плода. Некоторые противомикробные препараты способны вызывать у ребенка стигмы эмбриогенеза и аномалии развития, поэтому их применение запрещено. Существует специальный список медикаментов, разрешенных к использованию в период беременности. Эти лекарства абсолютно безопасны и одобрены всеми медицинскими сообществами. Кроме того, фармакотерапия требует обязательного мониторинга состояния будущей матери и ее ребенка.
Лекарственная терапия проводится по общепринятой схеме:
- этиотропная фармакотерапия,
- симптоматическое лечение,
- иммуномодулирование и повышение иммунной сопротивляемости организма в целом.
Лечение
 Острый и хронический цервицит подразумевают комплексное лечение, назначенное с учетом индивидуальных и возрастных особенностей пациентки. Сколько лечится болезнь, зависит от формы, распространенности и активности воспалительной реакции. Средняя продолжительность курса фармакотерапии колеблется от 7 до 15 дней.
Острый и хронический цервицит подразумевают комплексное лечение, назначенное с учетом индивидуальных и возрастных особенностей пациентки. Сколько лечится болезнь, зависит от формы, распространенности и активности воспалительной реакции. Средняя продолжительность курса фармакотерапии колеблется от 7 до 15 дней.
Антибиотики при цервиците являются лекарствами первого ряда в случае бактериальной инвазии, а при воспалении вирусной этиологии назначают противовирусную фармакотерапию. Чтобы убрать воспаление, назначают местную терапию с использованием вагинальных суппозиториев и кремов. Если пациентку мучают сильные боли, мешающие нормальной жизнедеятельности, то выписывают курс нестероидных противовоспалительных средств (НПВС). Противобактериальные лекарства имеют особенность подавлять рост нормального микробоценоза половых органов, что способствует развитию кандидомикоза. Для предупреждения такого состояния назначается Флуконазол.
Вылечить хронический цервицит невозможно, но можно повлиять на его активность и частоту рецидивов. Во время ремиссии назначают витаминно-минеральные комплексы и иммуностимуляторы, пробиотические и пребиотические лекарства. При рецидиве недуга фармакотерапию проводят по общепринятой схеме лечения острого эндоцервицита, отдавая предпочтение местным лекарственным формам (мазевые формы, вагинальные суппозитории).
Таблетки и мази
 Таблетированные формы имеют ряд преимуществ: удобство приема для пациента, высокая эффективность и биодоступность, хороший и быстрый терапевтический эффект.
Таблетированные формы имеют ряд преимуществ: удобство приема для пациента, высокая эффективность и биодоступность, хороший и быстрый терапевтический эффект.
Основные антибактериальные препараты, используемые для медикаментозной терапии у женщин:
- Амоксициллин и его «защищенные» производные(Амоксиклав),
- Цефалоспорины второго и третьего поколения (Цефазолин, Цефтриаксон),
- Фармпепараты фторхинолонового ряда (Норфлоксацин, Офлосацин),
- Тетрациклин и его более новое производное — Доксициклин,
- Макролиды (Азитромицин, Рокситромицин, Джозамицин),
- Аминогликозиды (Канамицин, Гентамицин, Сизамицин).
Медикаментозное лечение включает в себя обязательное применение местных форм, которые влияют непосредственно на патологический очаг. Такая терапия способствует быстрому уничтожению возбудителя, ускорению процессов репарации поврежденного эпителия и уменьшению симптомов дискомфорта.
Свечи
Свечи (суппозитории) при цервиците с противомикробным или противогрибковым средством не уступают по эффективности системной антибиотикотерапии. Иногда их назначают в качестве монотерапии, но в большинстве случаев используют совместно с таблетированными формами.
Основные виды суппозиториев, используемые в гинекологии для местной терапии:
- Однокомпонентные свечи — Гексикон, Гинезол, Милагин, Пимафуцин, Метронидазол,
- Комбинированные — Тержинан, Бетадин, Нео-Пенотран.
Бетадин и Тержинан при цервиците позволяют одновременно воздействовать на инфекционные очаги полимикробной этиологии или при любых вариантах микст-инфекции. Суппозитории вводят во влагалище на ночь после гигиенических процедур специальным инструментом, продающимся вместе с ними. Запрещено вводить свечи руками, это позволит избежать нового инфицирования.
Лечение народными средствами

Лечение цервицита возможно и народными средствами. Традиционными способами, как правило, дополняют назначенную врачом фармакотерапию. Использование таких методов требует предварительной консультации и одобрения лечащего врача. Эндоцервицит и его лечение народными средствами нужно проводить только лечебными веществами со строгим соблюдением пропорций и концентраций действующих веществ. В противном случае возможно усугубление патологического процесса и возникновение осложнений.
Лечение эндоцервицита и эктоцервицита народными средствами можно проводить с применением следующих общедоступных методов:
- Проводить спринцевания в домашних условиях с использованием водных отваров комнатной температуры. С этой целью готовят отвар из специальных аптечных лечебных фитосборов или же самостоятельно собирают лекарственные растения. Выраженными терапевтическими свойствами обладают ромашка, шалфей, кора дуба, крушина, мать-и-мачеха. Спринцевание осуществляют раствором с температурой, идентичной температуре тела (максимум 38 ºC). Следует помнить, что данный способ не подходит лицам, предрасположенным к аллергическим болезням.
- Травяные настойки и чаи из листьев и ягод брусники, семян укропа, ромашки, шиповника или мяты. Обильное питье позволяет быстрее вывести эндотоксины из организма, уменьшая симптомы интоксикации и воспалительной реакции. Кроме того, эти фитосборы обладают значительным уросептическим эффектом на урогенитальный тракт, убивая патогенные микроорганизмы.
Хронический цервицит также подразумевает лечение народными средствами. Для предупреждения рецидивов болезни рекомендуется проводить два или три курса уросептической фитотерапии в год.
Профилактика
 Основные профилактические мероприятия должны быть направлены на выявление, санацию и фармакотерапию очагов хронической инфекции. Особое внимание уделяют здоровью мочевыводящей и репродуктивной системы, тесно связанных анатомически и физиологически.
Основные профилактические мероприятия должны быть направлены на выявление, санацию и фармакотерапию очагов хронической инфекции. Особое внимание уделяют здоровью мочевыводящей и репродуктивной системы, тесно связанных анатомически и физиологически.
Своевременная скрининговая диагностика и профилактические медосмотры у гинеколога гарантируют отсутствие ЗППП и других инфекционных инвазий у пациентки. Остановить распространение латентных половых инфекций по всему миру поможет повышение уровня полового воспитания среди населения. Незащищенный секс при гонококковом цервиците и других формах ЗППП запрещен. Однако использование барьерных методов также не гарантирует полную безопасность, поэтому во время лечения следует воздержаться от сексуальных контактов с половым партнером.
