Существует несколько инфекций, которые вызывают у человека развитие ветряной оспы III типа. Попадая в организм, они провоцируют развитие двух заболеваний: Varicella Zoster и опоясывающего (герпетического) лишая. По сведениям организации здравоохранения РФ, типом первого вида инфицировано 90% населения. У 70% первичное поражение выявляется в раннем возрасте, от 3 до 6 лет, в виде герпетического лишая.
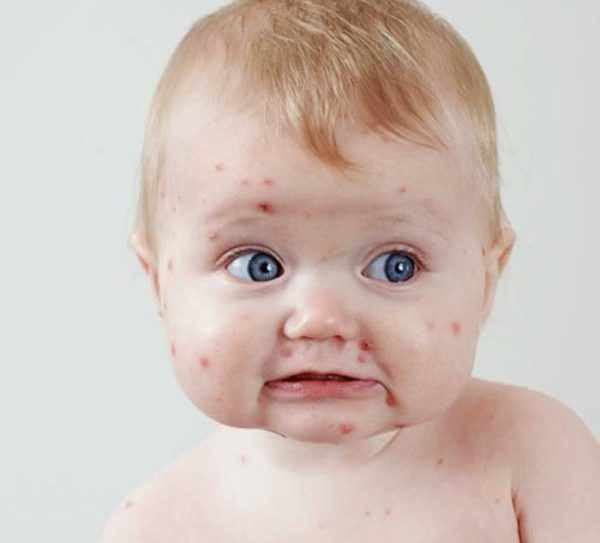
Описание вируса ветряной оспы
У вируса ветряной оспы есть несколько названий. В медицинской литературе используется латинское обозначение Varicella Zoster и аббревиатуры ВВЗ, ВЗВ, ГВЧ-III. Инфекция относится к семейству клеточных паразитов, у нее есть собственный ДНК. В качестве генома выступает двухцепочная ЛНК, находящаяся внутри нуклеокапсида. Его покрывает наружный слой кожно-мускульного мешка, который надежно скрывает липидная оболочка, сформированная из жироподобных веществ. Вирус, вызывающий ветрянку, отличается от бактерии, провоцирующей холеру, большими размерами. Его легко можно разглядеть при помощи обычного светового микроскопа.
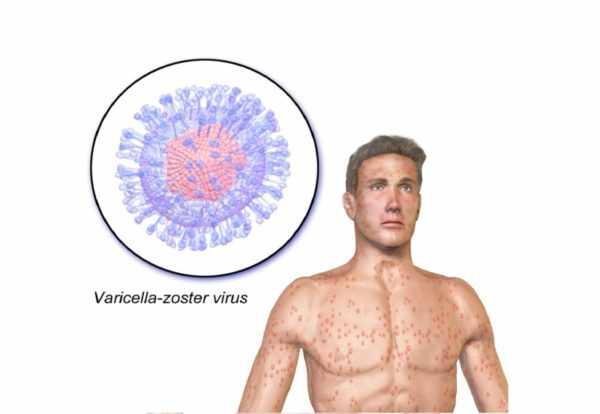
Наличие твердого капсида и липидной оболочки позволяет вирусу годами жить в организме носителя инфекции. Для него характерно быстрое распространение после первичного заражения. Он поражает клетки эпидермиса, проникает в ткани нервной системы и пожизненно сохраняется в корешках спинальных ганглиев, троичном и лицевом нерве.
Первичное поражение вирусом организма
Если вирус Зостер Варицелла попадает в человеческий организм в первый раз, он вызывает ветряную оспу. Чаще всего ею болеют дети от 3 до 6 лет. Кто не успевает переболеть ветрянкой в раннем возрасте, может заразиться в течение жизни. Взрослые переносят инфекцию тяжелее и с осложнениями, которые могут спровоцировать ухудшение здоровья или привести к смерти.
Передается варицелла воздушно-капельным путем. Источник инфекции – больной человек. Он становится заразным для окружающих за два дня до окончания инкубационного периода до появления первых симптомов.
Вирус во внешнюю среду попадает вместе со слюной при разговоре, чихании и кашле. Остается жизнеспособным до тех пор, пока капельки слюны не высохнут. Однако под действием ультрафиолета и перепада температур быстро погибает в течение пятнадцати минут. Но благодаря наличию высокой летучести за короткое время клеточный паразит разлетается на большие расстояния.
Если человек со слабым иммунитетом окажется в поле распространения жизнеспособного вируса, он обязательно заразится. Контагиозность в закрытых помещениях составляет 100%. Поэтому чаще всего ветрянкой болеют дети, посещающие детские сады и школы.
Патогенез
Клеточный паразит попадает в организм донора через носоглотку и внедряется в слизистую дыхательных путей, где проходит период адаптации и начинает активно размножаться. Когда количество вируса значительно увеличивается в размерах, Varicella Zoster начинает мигрировать по всему организму. В качестве транспортного депо выступает лимфатический ток. На его пути встречается лишь одна преграда – лимфатические узлы, выполняющие роль биологических фильтров.
Они на первоначальном этапе сдерживают распространение вируса, но через 2-3 дня перестают справляться со своей функцией. В итоге клеточный паразит переходит в кровяное русло и разносится по всему организму. Как только он попадает в кровь, заканчивается инкубационный период и начинается продромальный этап развития инфекции.

У больного появляются первые симптомы:
- головная боль,
- тошнота,
- головокружение,
- повышенная температура тела (у детей до 38 градусов, у взрослых до 39-40 градусов).
Длится продромальный период один-два дня. В процессе реакции организма на попадание в кровь токсинов у больного может наблюдаться лихорадка. При обильном высыпании подобное недомогание держится девять дней. Отравление токсинами центральной нервной системы проявляет себя в виде сильной слабости, ломоты в теле, боли в пояснице. У больного пропадает аппетит, а дети вообще могут отказаться от еды.
Когда кровоток доставляет клеточного паразита к клеткам эпидермиса, появляются первые элементы сыпи. При типичном течении болезни это происходит на вторые сутки после повышения температуры тела. В своем развитии она проходит несколько этапов:
- На коже появляется красное пятно овальной или круглой формы диаметров до 10 мм.
- Спустя несколько часов прямо в центре формируется небольшой прыщик. Постепенно его внутренняя полость заполняется жидкостью. Она раздувает папулу только в верхнюю сторону. На ее месте образуется везикула округлой формы. Когда она увеличивается до размера в 1 см, верхняя тонкая поверхность лопается, содержимое выливается наружу. В нем содержится большая концентрация вируса. Поэтому если к коже в этот момент прикоснется здоровый человек, не болевший раньше ветрянкой, он заразится в 100% случаях.
- На месте опавших везикул быстро образуются корочки.
Появление сыпи происходит волнообразно: одни элементы подсыхают, другие формируются. На пике волны усиливаются симптомы лихорадки. У детей обычно при развитии инфекции наблюдается одна волна высыпаний, у взрослых – две-три. Сыпь покрывает все туловище, включая волосистую часть головы. И также она может появиться на слизистой ротовой полости, глаз, половых органов. Интенсивность развития поражения кожи зависит от формы болезни.
При легком течении болезни на теле появляются единичные элементы на шее или вокруг рта. Инфекция может пройти без сыпи на теле. Эта скрытая форма считается атипичной. Она опасна тем, что человек не знает о заболевании, продолжает вести привычный образ жизни и становится распространителем болезни. Другая крайность – поражение всего кожного покрова, кроме ладоней и стоп, которое сопровождается сильным зудом.
Обратите внимание! Волнообразное появление сыпи и наличие симптомов интоксикации позволяют врачам ставить правильный диагноз без проведения лабораторных анализов. Вирусологический и серологический методы используется в случае выявления атипичных форм ветряной оспы для исключения течения других инфекций, схожих по симптоматике.
Лечение
Лечение ветряной оспы носит симптоматический характер. Оно осуществляется в двух направлениях:
- больному назначаются препараты, помогающие снижать температуру тела и купировать зуд. При течении среднетяжелой ветрянки обязательно подключаются противовирусные средства,
- делается местная терапия. Инфицированному рекомендуется ежедневно обрабатывать высыпания зеленкой. При выраженном зуде могут быть прописаны кремы, мази и таблетки, помогающие снижать его интенсивность.
На протяжении всего периода болезни больной считается заразным. Все это время он должен быть изолирован от окружающих, включая членов семьи. Входить в его комнату и общаться с ним можно только в марлевой повязке. Карантин снимается только тогда, когда на теле покрывается корочкой последний элемент волдыря и на коже не образуются новые высыпания.
У детей и взрослых ветрянка протекает по-разному. В детском возрасте она переносится легче, потому что все этапы развития инфекции имеют короткую длительность. У подростков ветрянка протекает в основном среднетяжелой формы и имеет ярко выраженные проявления. А у людей старше пятидесяти лет ветряная оспа протекает с осложнениями.

Помимо того, что ее течение сопряжено интенсивным проявлением симптомов, в дополнение всегда развиваются острые заболевания. Некоторые из них, такие как ветряночная пневмония, энцефалит, миокардит, нефрит, способны вызвать изменения, не совместимые с жизнью.
Реинфекция вируса ветрянки
При ослабленном иммунитете клеточный паразит находится в латентной форме, может активироваться и спровоцировать развитие острой инфекции. В этом случае возбудитель ветряной оспы вызывает герпетический лишай. У обоих заболеваний одинаковая этиология и патогенез.
По статистике, герпетический лишай появляется у каждого четвертого человека, переболевшего ветрянкой. Чаще всего болезнь диагностируется у взрослых людей старше 50 лет. С характерными жалобами к медикам обращается 5% пенсионеров. После пятидесяти происходит естественное снижение защитных сил организма из-за ухудшения усвоения полезных микроэлементов и витаминов и падения уровня эндорфинов. Пожилой возраст – главный провокатор болезни. Полового различия нет: и мужчины, и женщины страдают одинаково.
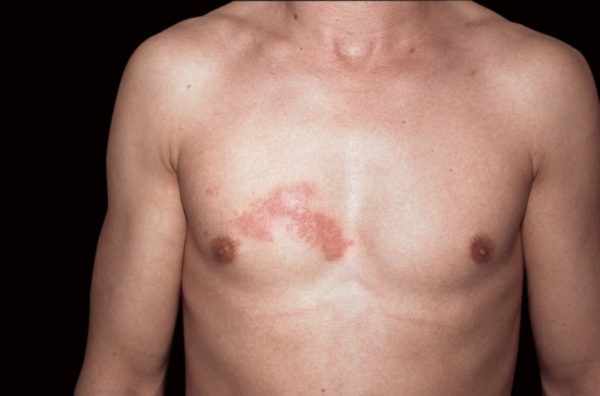
В последнее время медики отмечают появление случаев, при которых недуг появляется у молодых и зрелых людей. Объясняется это влиянием плохой экологии, стимулирующей снижение иммунитета. Часто герпетический лишай возникает у онкологических больных, проходящих лучевую терапию и химиотерапию.
Как возникает герпес зостер (причины реинфекции)
После выздоровления вирус зостер не создает проблем организму до тех пор, пока иммунитет справляется с задачей и подавляет быстрое размножение клеточного паразита. При определенных обстоятельствах эта функция дает сбой. Спровоцировать появление симптомов герпетического лишая у лиц моложе 50 лет могут:
- заболевание крови и вовлечение в патологический процесс органов, участвующих в кроветворении,
- иммунодефицит,
- развитие онкологических опухолей,
- сахарный диабет,
- ВИЧ,
- длительное течение системных заболеваний – туберкулез, цирроз, сердечная и почечная недостаточность,
- прием иммуносупрессивных средств,
- течение тяжелых неврологических патологий,
- переохлаждение,
- длительное пребывание в стрессовом состоянии,
- умственное и физическое переутомление.

Очень редко, но бывают случаи, когда у одного больного параллельно развивается и ветряная оспа, и герпетический лишай. У таких больных диагностируется тяжелая форма инфекции. Лечится она только в условиях медицинского стационара.
Заразность
Человек, страдающий от герпетического лишая, заразен так же, как тот, кто переносит ветряную оспу. Вирус передается воздушно-капельным путем. Опасным считается прямой контакт с участками пораженной сыпью кожи. Контагиозность описываемого заболевания составляет 100%.
Симптоматика
Не заметить клинические проявления герпетического лишая невозможно. Он всегда начинается с появления сыпи, вызывающей сильный болевой синдром. Она поражает только одну сторону, располагается по ходу межреберных нервов, троичного нерва. Также может появляться на верхних и нижних конечностях, ягодицах, нижней челюсти, лбе и на шее. Это объясняется тем, что скопление вируса чаще всего происходит там, где он переживает латентную форму.
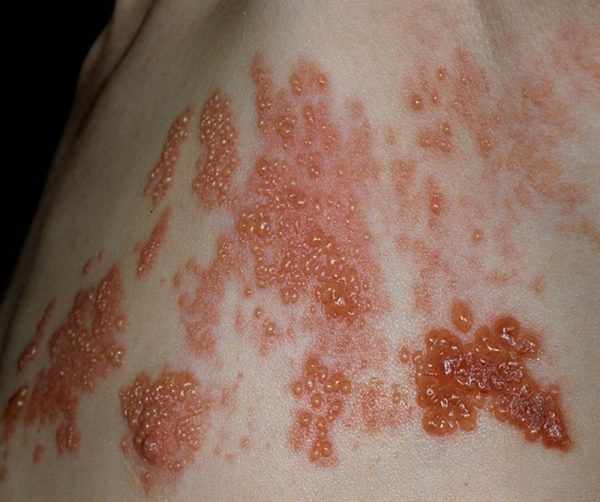
Развивается инфекция в три этапа:
- начальный период – сопровождается появлением симптомов интоксикации. Человек испытывает чувство слабости, головные боли, температура тела редко поднимается выше 37 градусов. Бывают случаи, когда возникает сильная лихорадка. Больной может жаловаться на озноб, выраженное покалывание тела перед высыпанием. Могут появиться невралгические боли различной интенсивности, сбои в работе желудочно-кишечного тракта. Продромальный период длится от двух до четырех суток. После его завершения температура тела падает, и интенсивность проявлений интоксикации тоже снижается,
- прогрессивная фаза – период высыпаний начинается сразу же после завершения продромального этапа. Объем поражения зависит от тяжести течения болезни. Очаги могут иметь небольшие размеры. На них сначала появляются небольшие пятна розового цвета диаметром в 0,5 мм. Между пятнами обязательно есть участки здоровых кожных покровов. В классическом течении болезни на месте пятна через сутки появится пузырек, заполненный бесцветной жидкостью. Через сутки содержимое везикулы станет мутным. При тяжелом течении болезни содержимое везикулы может быть черного цвета, с примесями крови. Появление высыпаний имеет волнообразный характер, как при ветряной оспе,
- завершающий этап – недели через полторы после появления первого элемента сыпи везикулы начнут лопаться, и на их месте появятся корочки. По мере высыхания они начнут отваливаться. На коже останется лишь малозаметный след бледной пигментации.
Так как вирус поражает клетки нервов, для течения болезни характерно появление сильных болей. Они возникают при прикосновении к участкам пораженной кожи. Описывая ее характеристику, больные часто говорят о том, что ощущения похожи на те, которые возникают при ожогах или ударе электрического тока. Синдром усиливается, если на кожу попадает горячая вода или инфицированный участок подвергся механическому воздействию. У 15% больных подобные ощущения остаются даже после того, как высыпания полностью исчезают. Объясняется это тем, что жизнедеятельность вируса разрушает ткани нервов, на восстановление которых необходимо длительное время.
Нужно ли лечить?
Как правило, врачу для постановки диагноза достаточно провести осмотр больного. В том случае, если клиническая картина смазана, назначается проведение лабораторных анализов крови на антитела, серологических исследований сыворотки крови, ПЦР-диагностика. Если в крови больного выявляется наличие антител igg, это доказывает факт присутствия в организме возбудителя ветряной оспы и развитие реинфекции.
Если инфекция развивается в легкой форме, то заболевание проходит самостоятельно в течение двух недель. Тяжелые формы лечатся противовирусными препаратами. Больным назначается прием «Ацикловира» или «Фамцикловира». Для лучшего эффекта назначают инъекции. Продолжительность курса приема устанавливает лечащий врач.

Лицам моложе 50 лет назначаются иммунодепрессанты. Для снятия болевого синдрома используются анальгетики. Участки поражения кожи обрабатываются зеленкой. Для предотвращения присоединения бактериального компонента используются антибиотики местного назначения.
Обратите внимание! Если после герпетического лишая больного мучают остаточные боли, для их устранения необходимо обратиться к невропатологу.
Последствия опоясывающего лишая
Люди, болеющие герпетическим лишаем до 50 лет, редко встречаются с осложнениями. Однако если болезнь развивается на фоне иммунного дефицита, риск появления нежелательных последствий возрастает.
Чего стоит бояться?
Если вирус перейдет на мозговые ткани и они разрушатся, это может спровоцировать развитие паралича нижних и верхних конечностей, лицевого нерва. Также существует угроза развития паралича дыхательной системы. Это практически всегда приводит к гибели больного.
Есть вероятность развития менингоэнцефалита, нарушения работы двенадцатиперстной кишки и системы мочеиспускания. Если к течению герпетического лишая присоединился бактериальный компонент, состояние больного заметно ухудшится и патологический процесс затянется.
Советы по снижению случаев реинфекции герпес зостер
Заболеть герпетическим лишаем могут и те люди, которые уже переболели ветрянкой. Заражение может возникнуть в любом возрасте. Чем старше человек, тем тяжелее он переносит проявления клинической картины. Герпетический лишай может развиться повторно, и симптомы острой инфекции будут появляться каждый раз, как будет снижаться иммунитет ниже критического уровня. Поэтому для предотвращения реинфекции необходимо постоянно укреплять иммунитет: правильно питаться, вести активный образ жизни, закаляться, вовремя лечить болезни и стараться избегать появления хронических недугов. Реализовать все это на практике трудно, но нужно.
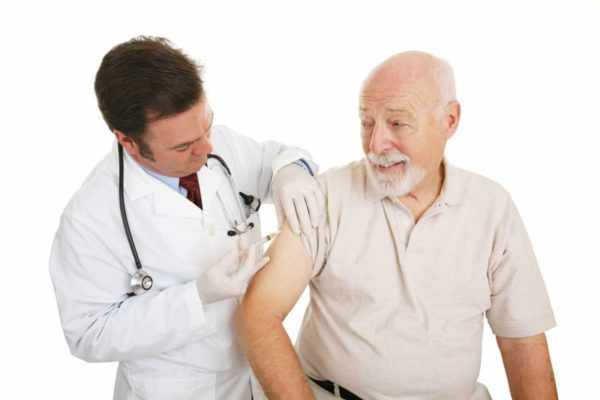
Пенсионерам, достигшим 60 лет, доступна прививка «Zostavax». Единичная доза помогает минимизировать риски развития реинфекции в течение 6 лет. Вакцину нельзя использовать в профилактических целях людям моложе 50 лет, потому что безопасность ее применения была протестирована только на обозначенной возрастной категории. Использование вакцины позволило снизить риски заболевания на 51%, и на 67% снизить вероятность развития герпетической невралгии. Дальнейшие исследования прививки еще только проходят, и, возможно, скоро лица моложе 60 лет получат ту же возможность получать инъекцию против герпетического лишая.
