Склероатрофический лишай – кожная патология, механизмы развития которой до конца не изучены. Ее развитие приводит к атрофии кожного покрова в паху. Очень редко встречается такое поражение на других участках тела. Заболевание имеет несколько других названий. В народе его называют болезнью белых пятен, в медицине используется термин каплевидная склеродермия. В зависимости от зоны поражения у женщин диагностируется крауроз вульвы, у мужчин крауроз полового члена.

Причины появления склероатрофического лишая
Первые описания патологического состояния кожи появились в 1889 году. Дерматолог Франсуа Аллопо при наблюдении больных обнаружил признаки атрофии очагов поражения. Сначала он принял их за разновидность плоского лишая, но дальнейшее наблюдение и расшифровка лабораторных анализов позволила выявить отличительные черты и определить новый тип кожного заболевания. Французский дерматолог выделил две формы болезни и определил, что бывает первичный лишай и его осложнение (стадия атрофических процессов).
Причины возникновения патологии и механизмы ее развития до конца не изучены. Есть несколько предположений, которые пока не нашли своего научного подтверждения.
Большинство специалистов склонно считать, что паховый лишай – наследственное заболевание. В подтверждение этой теории приводятся факты выявления характерных клинических проявлений у однояйцовых близнецов. Однако полное обследование больных не позволило выявить у них дефектных генов или молекулярных механизмов, указывающих на генетическую предрасположенность.
Другая группа ученых предполагает, что причины развития лишая в паховой области нужно искать в аутоиммунных сбоях. Все потому, что процессы, развивающиеся во время течения болезни, схожи с механизмами поражения кожи, происходящими при псориазе или склеродермии. Но эта гипотеза не может объяснить, почему специфическое лечение иммуносупрессивными препаратами не помогает.
Многолетнее изучение болезни показало, что воздействие инфекционных факторов играет большую роль в стимуляции развития склероатрофического лишая. Так, например, фиксируется большой процент заболеваемости у лиц, перенесших боррелиоз.
Еще одним предполагающим механизмом считаются гормональные сбои, связанные с нарушением работы эндокринной системы. Могут появиться характерные симптомы и после сильного психоэмоционального стресса.
Клинические признаки
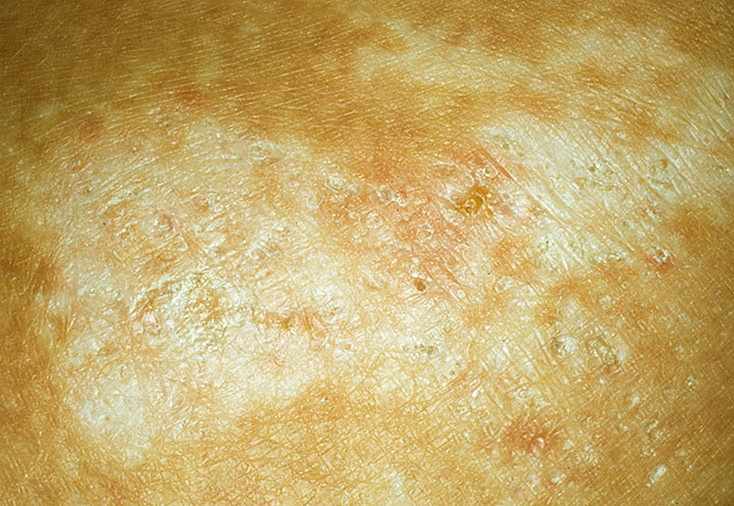 Симптомы склероатрофического лишая
Симптомы склероатрофического лишая
В группе риска женщины и мужчины в возрасте от тридцати пяти до пятидесяти лет. У первых наблюдается повреждение кожных покровов вокруг половых органов. У вторых в 90% случаях характерными пятнами покрывается крайняя плоть. Поражения могут появиться и на головке, и на мошонке, и на лобке. Атрофия кожи на половом члене часто приводит к развитию рубцового фимоза. В обозначенной зоне появляются белые папулы, которые быстро превращаются в пятна белого цвета с розовым отливом. Они имеют приподнятую поверхность. Кожа внутри них сильно шелушится и чешется.
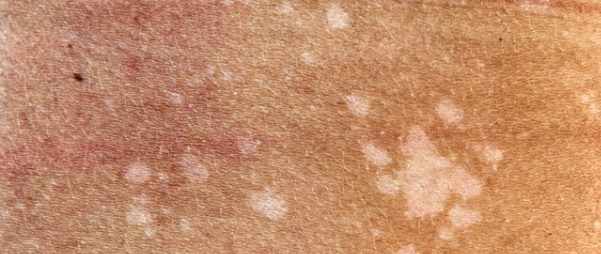
При дальнейшей трансформации бляшки становятся участками пигментированной кожи. Эпидермис внутри них похож по структуре на папирусную бумагу. Генитальные формы практически всегда осложняются присоединением бактериальной или вирусной инфекции. В 5% случаях лишай описываемой формы становится причиной плоскоклеточного рака кожи.
Дифференциальная диагностика
Описываемое заболевание имеет выраженную клиническую симптоматику, поэтому его диагностирование не вызывает трудностей. Врач может подтвердить патологию на основании первичного осмотра.
Похожие симптомы имеет склеродермия, хронические формы плоского лишая, некоторые разновидности псориаза.
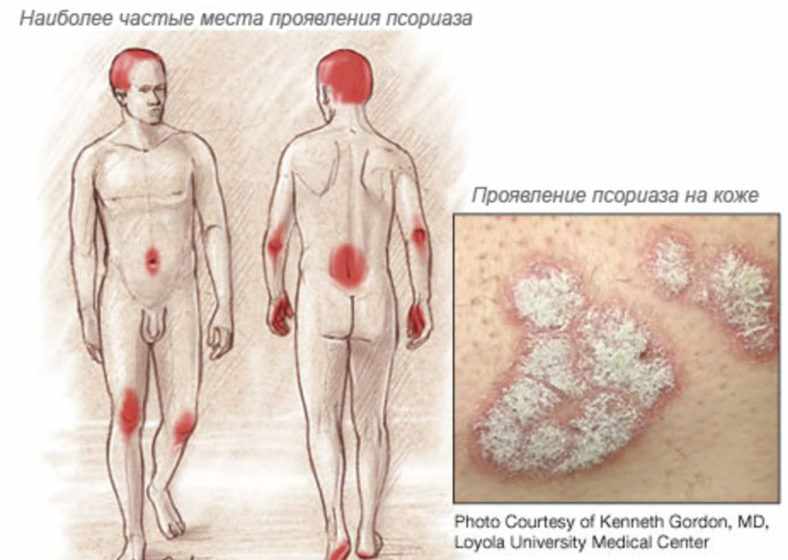 Проявления псориаза
Проявления псориаза
Дифференцировать лишай склероатрофического типа от перечисленных заболеваний помогает локализация пятен белого цвета. Если они появляются на члене у мужчин и на вульве у женщин, ставится предварительный диагноз. Он подтверждается, если удается обнаружить у больного человека кожные поражения на разных стадиях прогресса.
Лишай склероатрофической формы развивается по следующему типу:
- сначала формируется выраженный отек дермы,
- потом образуется умеренная лимфогистационная инфильтрация,
- русла кровеносных сосудов расширяются,
- слой кожи утолщается,
- нарушаются процессы ороговения кожного покрова,
- чешуйки рогового слоя забивают волосяные луковицы и протоки сальных желез,
- как результат, формируются атрофические процессы, которые затрагивают и эпидермис, и слои дермы,
- на поздних этапах наблюдается появление признаков клеточной метаплазии.
Клеточная метаплазия – начальная стадия плоскоклеточного рака.
Методы лечения
Из-за отсутствия четкого понимания этиологии болезни, нет возможности разрабатывать эффективную терапию. Сегодня лечатся только ее симптомы.
На первой стадии кожного поражения назначаются мази и кремы для наружного применения, обладающие иммуносупрессивным действием. В их составе должны быть кортикостероиды или такролимус.

Хороший терапевтический эффект демонстрирует применение противомалярийных средств. Но добиваться его можно только в том случае, если еще не развились процессы атрофии кожи.
Значительно уменьшать интенсивность клинических проявлений помогают мази, действие которых стимулирует местное кровообращение и процессы микроциркуляции.
Если во время общего обследования удается выявить у больного нарушения работы эндокринной системы, в схему лечения обязательно включаются медикаментозные средства, позволяющие их корректировать.
Больным может быть назначено и хирургическое лечение белых пятен. При помощи пластической операции производится удаление участков атрофии. Оперативные методы используются, если лишай склероатрофической формы становится причиной сращивания малых половых губ, сужения мочеиспускательного канала или фимозу, а также приводит к трансформации склероатрофического лишая в плоскоклеточный рак.
Из-за неясной этиологии и наличия высоких рисков развития неблагоприятных процессов применение народного лечения считается нецелесообразным.
Прогноз и профилактика
Наличие рисков перерождения патологии в раковое состояние, отсутствие понимания причин формирования недуга позволяет врачам относить лишай склероатрофической формы в разряд болезней с неблагоприятным прогнозом. Предпринимаемое лечение помогает не всем, в запущенных случаях возникают осложнения, которые заметно ухудшают качество жизни больного человека. Поэтому тот, кому поставлен подобный диагноз, должен каждые два месяца посещать дерматолога и онколога с целью выявления развития нежелательных последствий и своевременного их лечения.
