Кандидоз кожи – это дерматологическое заболевание, возбудителем которого являются патогенные грибковые микроорганизмы рода Candida. Эта болезнь не имеет ярко выраженных симптомов, но при этом может вызвать опасные осложнения. Чтобы этого не допустить, важно вовремя распознать кандидоз и приступить к лечению.
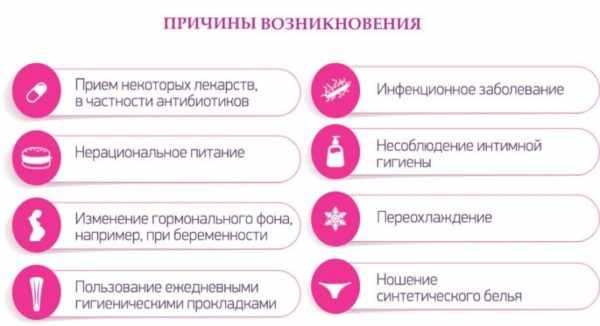
Причины возникновения
Появление кандидоза сигнализирует о нарушениях в организме. Грибки такого типа живут на коже и слизистых оболочках каждого человека. Но у здоровых людей патогенное развитие микроорганизмов сдерживают молочнокислые бактерии. Сбой в этом процессе могут вызвать различные внутренние факторы:
- частые интоксикации, злоупотребление курением, алкогольными напитками, работа на вредном производстве,
- рак крови и другие онкологические заболевания,
- плохая всасываемость полезных веществ, авитаминоз,
- бесконтрольный прием антибиотиков, кортикостероидов, гормональных препаратов,
- ослабленная иммунная система,
- дисбактериоз, туберкулез,
- болезни эндокринной системы (сахарный диабет),
- нарушение работы желудочно-кишечного тракта,
- перенесенные хирургические вмешательства, реабилитация после них,
- ВИЧ/СПИД.

Также кандидоз нередко провоцируют некоторые внешние факторы:
- микротравмы, ранки на коже, игнорирование обработки порезов и трещин, травматизация кожного покрова рук при маникюре, обветривание,
- несоблюдение правил личной гигиены,
- прохождение лучевой терапии, гемодиализа,
- ношение одежды из синтетических тканей,
- длительное воздействие на эпидермис вредных веществ.
Виды кандидоза
Дерматологи делят кандидоз на несколько разновидностей:
- Кандидоз гладкой кожи. Области поражения локализуются на коже лица (лбу, щеках, в носу), грудной клетке, предплечьях, животе, зоне вокруг ушей. Чаще всего этой форме болезни подвержены дети грудного возраста.
- Урогенитальный кандидоз. Поражение слизистых половых органов у мужчин и женщин, которое быстро распространяется на соседние участки кожи.
- Межпальцевой кандидоз. Участки воспаления наблюдаются в складках между пальцами. В группе риска находятся дети дошкольного возраста, представители профессий с вредными условиями труда (дрожжевой микоз в межпальцевом пространстве является профессиональным заболеванием).
- Молочница сосков и ареол. Воспаленные зоны располагаются на груди у женщин (в период лактации).
- Дрожжевой стоматит. Грибком поражаются слизистые оболочки ротовой полости, миндалины, язык. Обычно этим заболеванием заражаются от матерей младенцы.
- Онихия, паронихия. Поражаются ногтевые пластины.
- Кандидозный фолликулит. Локализуется на кожи головы, лица, в подмышках, а также на других участках кожи, которые покрыты волосами.
- Повязочный кандидоз. Этой формой страдают люди, которые долгое время носят лечебные повязки, гипс.
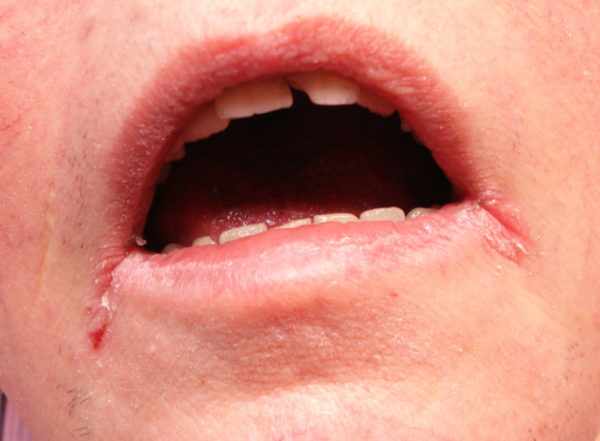
- Микотическая заеда. Грибковое поражение располагается на губной кайме, уголках рта (из-за постоянного увлажнения слюной).
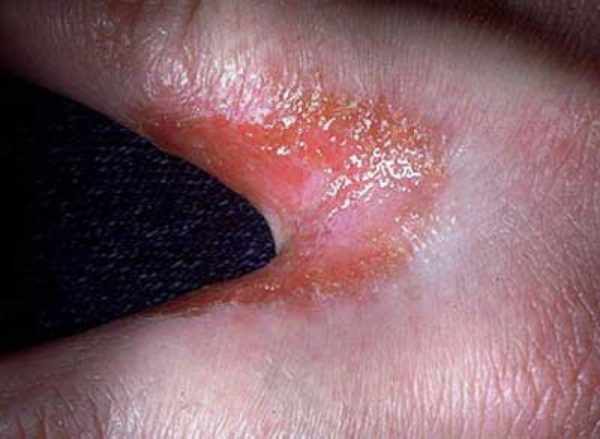
- Кандидоз на ногах, ладонях, кистях. Этот вид болезни чаще всего встречается у детей. У взрослых грибок крайне редко распространяется на подошвы, ладони.
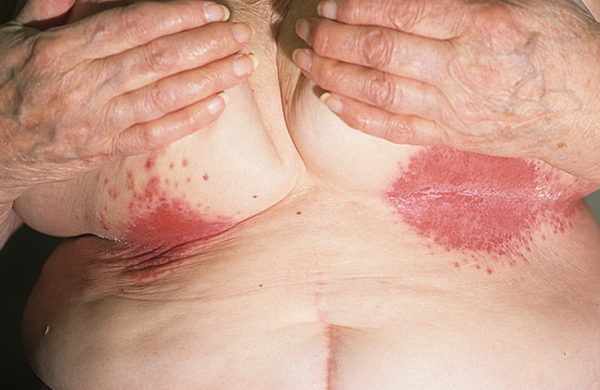
- Кандидоз крупных кожных складок. Располагается в подмышечных впадинах, под грудью (у женщин), в области ануса, в паху. В большинстве случаях этой форме кандидоза сопутствует сахарный диабет и другие тяжелые болезни.
Симптомы
Каждый вид кандидоза имеет свою симптоматику. Главные признаки болезни – это шелушения, отечность, покраснения, высыпания, гладкость кожи. Также появляется множественная сыпь в виде пузырьков с тонкой оболочкой, а кожа вокруг них постепенной становится красной.
Если повреждены половые органы, возникают зудящие пузырьковые высыпания, и появляются маленькие гнойники. Часто генитальному кандидозу сопутствует молочница (кандидозный вульвовагинит).
При поражении нижних и верхних конечностей их кожа становится пересушенной. Затем на ней образуются узелки, сыпь в форме пузырьков.
На инфицированных крупных кожных складках формируются пузырьки с жидкостью внутри, которые через некоторое время прорываются, оставляя после себя влажные ранки красного цвета. Они, в свою очередь, соединяются и образуют обширные очаги. Также больного беспокоит нестерпимый зуд, легкая боль, ощущение жжения, образование гнойников в этих местах.
При поражении вокруг ареол наблюдается слабое покраснение, отечность, а между ареолой и соском возникают пузырьки с жидкостью.
Микотическая заеда образует сероватый налет, под которым видны мокнущие трещинки красного цвета. Кожа по краям пораженной зоны сильно шелушится.
Дифференциальная диагностика
Для постановки правильного диагноза заболевание дифференцируют от:
- псориаза,
- болезни Дарье,
- эритроплазии Кейра,
- дерматита,
- лейкоплакии,
- себорейного дерматита,
- экземы,
- вагинального трихомониаза,
- волчанки,
- генитального герпеса.
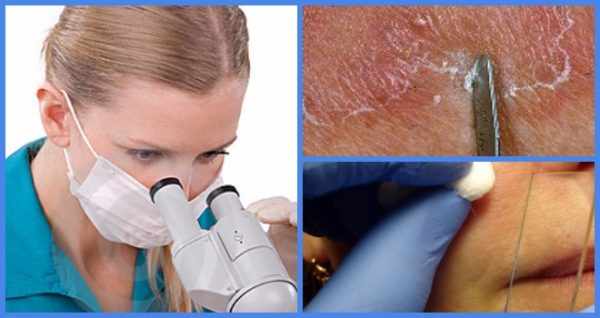
Первым делом врач-дерматолог делает соскоб. Если больной страдает кандидозом, при микроскопии пораженной кожи будут выявлены овальные клетки с ложным мицелием дрожжей. Также предварительный диагноз ставят по результатам ПЦР-диагностики, иммуноферментного, иммунофлуоресцентного анализов.
В постановке диагноза не последнюю роль играет количество грибков Candida на коже, которое должно в несколько раз превышать норму (данный вид грибка живет на кожном покрове каждого человека). Максимально точный результат дает посев на среду Сабуро.
При необходимости проводится клинический анализ крови, мочи, диагностика ВИЧ/СПИД, иммунограмма.
Медикаментозное лечение: препараты для наружного применения
При легком течении кандидоза, когда симптомы слабо выражены и не доставляют сильного дискомфорта, применяются суспензии, противогрибковые крема, мази.
Если же течение болезни имеет острый характер, пораженные зоны необходимо обрабатывать зеленкой, генцианвиолетом, раствором метиленового синего. Для избавления от сыпи, шелушения, мокнущих ранок используют противогрибковые средства.
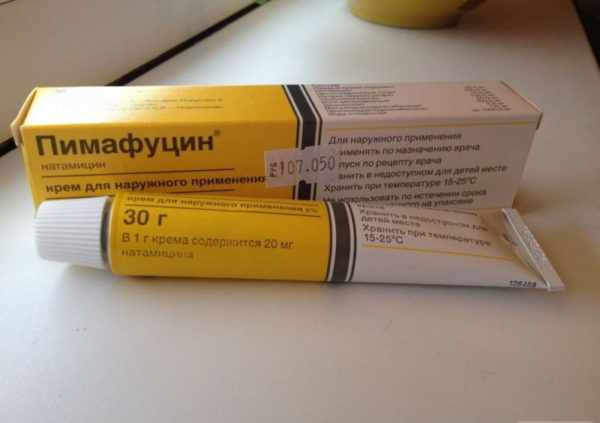
Самые эффективные из них:
- Кремы: Миконазол-Дарница, Сертаконазол, Мифунгар.
- Мази: Нистатиновая, Ламизил, Микосептин, Клотримазол, Эконазол.
- Суспензия Пимафуцин.
- 5% глицериновый раствор буры.
- Гель Бифонал-Здоровье.
Точную дозировку, длительность курса лечения должен определить врач-дерматолог. Как правило, пораженную дерму обрабатывают не более трех раз в день до полного исчезновения всех признаков заболевания. Для профилактики рецидивов лечение продляют еще на 15-20 дней.
При кандидозе ногтевой пластины для ее терапии применяют ихтиоловую мазь, частота применения которой составляет не более двух раз в сутки. Также используют антимикотические гели, мази, которые втираются в кожу.

При кандидозе у грудничков доктора назначают такие средства:
- промывание растворами лечебной ромашки, марганцовки,
- мази: амфотерициновая, Леварол, Аморолфина, Канестен, Бифоназол (также выпускается и в виде присыпки),
- крем Нитамицин,
- аэрозоль Бифосин,
- раствор Кандибене,
- гель Травоген.
Дозировку, сроки лечения ребенка должен определять педиатр или неонатолог.
Препараты для внутреннего приема
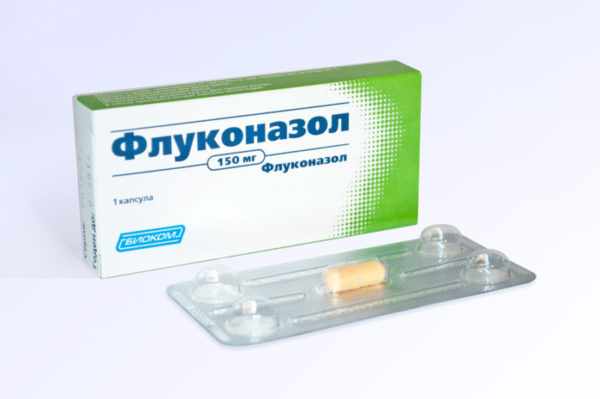
Если лечение местными средствами не дало результатов, необходимо немедленно начать терапию лекарствами для внутреннего применения. Наиболее часто специалисты прописывают такие медикаменты:
- Кетоконазол – выпускается в виде капсул. Принимать лекарство нужно 1 раз в день во время приема пищи по 1 капсуле. Препарат противопоказан при повышенной чувствительности к его составляющим, детям до 12 лет, кормящим мамам.
- Итраконазол – производится в форме капсул. Принимать нужно по 1 капсуле сразу после еды. Медикамент противопоказан больным с гиперчувствительностью к активному веществу. При слишком длительном приеме препарат может спровоцировать гепатит.
- Флуконазол – средство противопоказано при повышенной чувствительности к действующим веществам, беременным, кормящим мамам. Дозировка зависит от степени тяжести заболевания.
- Нистатин-Здоровье – препарат запрещается принимать при гиперчувствительности к составу, болезнях желудка, двенадцатиперстной кишки. Принимать таблетку нужно за 60 минут до еды.
Рецепты народной медицины
В некоторых случаях врачи разрешают комбинировать народные и традиционные способы лечения. Это допускается тогда, когда кандидоз только проявился или протекает в легкой форме. Самыми популярными средствами являются:
- Соль с мятой. Измельчить 1 чайную ложку высушенных листьев, перемешать их с 2-3 ч. л соли. Разбавить полученную смесь водой до густой кашицы. Затем нанести массу на воспаления, обмотать бинтом и держать компресс не менее 45 минут. Повторить процедуру еще 10 дней.
- Настой из корня лопуха. Сделать порошок их 2 ст. л корня лопуха и залить кипятком. Состав проварить около 5 минут, процедить и остудить. Пить отвар 2 раза в день перед приемом пищи. Также это средство можно использовать для купания в ванне.
- Настойка из целебных трав. Перемешать измельченные листья аптечной ромашки, можжевельника, череды, календулы (по 1 чайной ложке) и залить 1 литром кипятка. Настоять отвар 2-3 часа и хорошо процедить. Такая настойка подходит как для внутреннего, так и для наружного применения. Продолжительность приема составляет 6-7 дней.
- Гречневая крупа. Залить крупу кипятком и варить в течение 10-15 минут. Затем процедить и охладить. Наносить отвар на очаги поражения рекомендуется периодически до 3-х раз в сутки. Длительность терапии составляет 10-15 дней.

Лечение должно продолжаться ровно столько, сколько указано выше, иначе можно спровоцировать рецидив кандидоза.
Осложнения
Если лечение будет начато поздно, кандидоз вызовет такие осложнения:
- Переход болезни в хроническую форму с частыми рецидивами.
- Микотический сепсис, который нередко приводит к летальному исходу. Так как возбудители заболевания постоянно перемещаются по организму с кровью, может развиться.
- Ослабление иммунной системы, переход заболевания в генерализованную форму (у детей).
- Нарушение работы печени, мозга, желудочно-кишечного тракта.
- Развитие остеопороза, менингита, микотической пневмонии, анемии, сердечно-сосудистых и офтальмологических заболеваний.
Прогноз
От кандидоза кожи никто не застрахован, недуг может перейти в хроническую форму даже у больных с крепким иммунитетом. Если вовремя начать лечение, которое будет направлено именно на полное выздоровление, а не на избавление от симптомов, то исход будет благоприятным.
Профилактика
Чтобы избежать заражения кандидозом, стоит придерживаться нескольких простых правил:
- Носить одежду, изготовленную из натуральной, качественной ткани.
- Соблюдать правила личной гигиены. Использовать только собственные расчески, полотенца, бритвенные станки.
- Начинать прием гормональных, антибактериальных препаратов только после того, как их назначит доктор.
- Отдавать предпочтение нижнему белью из хлопка.
- Во время полового акта использовать лубриканты на водной основе.
- Поддерживать защитные силы организма. Чаще выходить на прогулку, придерживаться правильного питания, заниматься спортом.
- Ограничить использование антибактериальных средств гигиены.
- Вовремя лечить болезни, которые подрывают иммунную систему.
- Исключать случайные сексуальные связи.
- Избегать влияния на организм факторов, которые провоцируют возникновение молочницы.
Если на коже появились подозрительные следы, то желательно незамедлительно обратиться к врачу-дерматологу и пройти медицинское обследование. А при подтверждении диагноза незамедлительно начать лечение.
