Что такое – СПИД?
 Сокращение СПИД происходит от «синдрома приобретённого иммунодефицита. Речь идёт о повреждении человеческой иммунной системы вичинфекцией (ВИЧ – вирус иммунодефицита человека).
Сокращение СПИД происходит от «синдрома приобретённого иммунодефицита. Речь идёт о повреждении человеческой иммунной системы вичинфекцией (ВИЧ – вирус иммунодефицита человека).
Определений заболевания существует несколько; по данным Всемирной организации здравоохранения, чьё определение также используется в отечественной медицине, человек болен СПИДом, если тест на наличие ВИЧ-инфекции положительный и присутствует, по крайней мере, один из семи других проявлений (например, потеря более 10% веса тела, неврологические повреждения, туберкулёз, криптококковый менингит, рецидивирующая пневмония, гепатит А, гепатит В, гепатит С и т.д.).
«Чума ХХ века» поражает людей, независимо от половой принадлежности и возраста: может возникнуть у мужчин и женщин, у взрослых людей и у детей…
Даже в сегодняшнее время ВИЧ инфицированные люди нередко сталкиваются с изолированностью в обществе ввиду необразованности населения в отношении вопроса о передаче ВИЧ-инфекции и непосредственно заболевания СПИД. Особенно тяжёлая ситуация возникает в том случае, если болен ребенок… Поэтому, крайне необходима осведомлённость населения и знания о том, как происходит передача инфекции и, действительно ли опасен человек, живущий с ВИЧ инфекцией.
Качество жизни с ВИЧ, учитывая способности современной медицины, можно сохранить на уровне неинфицированных людей. Сегодня результатом инфекции не должен стать СПИД или смерть! У человека, вынужденного жить с ВИЧ продолжительность жизни не должна значительно укорачиваться! Обо всех этих аспектах речь пойдёт дальше.
Как передаётся ВИЧ?
 Существует несколько способов передачи.
Существует несколько способов передачи.
Первым из них является передача инфекции половым путём и во время каких-либо сексуальных практик (анальный, оральный, вагинальный секс и любой другой метод, который приводит к контакту слизистых оболочек, половых выделений или крови). Наиболее опасным является анальный половой акт – вероятность заражения повышается в несколько десятков раз, наименее опасный, в свою очередь, оральный секс (хотя и здесь риск достаточно высок). В случае вагинального полового акта риска заболевания составляет 1:100.
Сексуальная передача возможна в случае однополых и разнополых контактов, но при вагинальном половом акте более уязвима женщина, потому, что сперма содержит большее количество вируса, чем вагинальные выделения. Вероятность заражения возрастает во время менструации или в случае присутствия ещё одного венерического заболевания (ВПЧ, гепатит и др.). Поцелуи не являются рискованными, но только при условии, что во рту отсутствуют ранки и трещинки; одной лишь слюной ВИЧ не передаётся.
Другим возможным способом является передача через кровь, которая в отношении распространения вируса является наиболее опасной жидкостью организма. Большинство людей заражаются через кровь во время внутривенного введения наркотиков в случае, использования одного и того же шприца. В некоторых странах с недостаточно развитой системой здравоохранения, иногда регистрируются случаи заражения через иглу для подкожных инъекций, которая используется не одноразово. В наших условиях, к счастью, очень редко случаются передачи при переливании крови или трансплантации органов благодаря тому, что доноры, в обязательном порядке, проходят тесты на ВИЧ/СПИД. В группе повышенного риска заражения через кровь находятся наркоманы, а также медицинские работники, которые вступают в контакт с кровью. Рискованной также может быть татуировка или пирсинг в плохом салоне или заимствование бритвы или зубной щётки у инфицированного человека.
Третий возможный путь передачи заболевания – от матери к ребёнку. Инфицирование может происходить, как во время беременности, так и во время родов, либо же впоследствии, в период лактации. У матерей, больных СПИДом, присутствует 15-30% риск инфицирования ребёнка. Если женщина во время беременности лечится соответствующими противовирусными препаратами, этот риск можно уменьшить до 1%. Поэтому, беременные женщины в обязательном порядке проходят тестирование на наличие ВИЧ-инфекции.
Каковы симптомы инфекции?
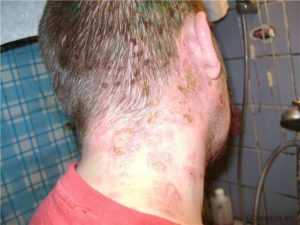
 ВИЧ-инфекция имеет 3 фазы. Первый этап (первичная инфекция или острая первичная инфекция) начинается от 2 до 6 недель после инфицирования; симптомы похожи на проявления гриппа или мононуклеоза, но они присутствуют, примерно, у 60% людей, остальной процент инфицированных в это время не замечают никаких признаков. Симптомы включают лихорадку около 38°С (присутствует почти всегда), увеличенные лимфатические узлы в нескольких местах на теле (не только в области шеи, но, например, и в паху), ночную потливость, фарингит.
ВИЧ-инфекция имеет 3 фазы. Первый этап (первичная инфекция или острая первичная инфекция) начинается от 2 до 6 недель после инфицирования; симптомы похожи на проявления гриппа или мононуклеоза, но они присутствуют, примерно, у 60% людей, остальной процент инфицированных в это время не замечают никаких признаков. Симптомы включают лихорадку около 38°С (присутствует почти всегда), увеличенные лимфатические узлы в нескольких местах на теле (не только в области шеи, но, например, и в паху), ночную потливость, фарингит.
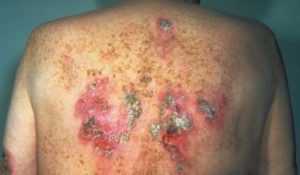
Менее распространённые симптомы включают зудящие высыпания, боли в мышцах и головные боли, потерю аппетита, рвоту, диарею, язвы или ранки во рту. Всегда присутствует сразу несколько симптомов одновременно.
Вторая фаза называется бессимптомной стадией, так как 80% от общего числа инфицированных на данном этапе не имеют симптомов. Обычно, она речь идёт о периоде от 2 до 10 лет после инфицирования. У остальных 20% происходит повторяющееся признаки, такие, как лихорадка, диарея, сыпь с болезненными волдырями, увеличенные лимфатические узлы в долгосрочной перспективе и значительная потеря веса.
Третья фаза, клинически продвинутая стадия ВИЧ-инфекции, означает начало развития СПИДа.
Клиническая картина ВИЧ-инфекции
Первичная ВИЧ-инфекция
- Лихорадка.
- Сыпь.
- Афты в ротовой полости.
- Артралгия и миалгия.
- Синдром инфекционного мононуклеоза.
Лёгкие симптомы (ВОЗ, 2007 г)
- Необъяснимая, но незначительная потеря веса (менее 10%).
- Инфекции верхних дыхательных путей рецидивирующего характера (фарингит, тонзиллит, синусит, отит).
- Опоясывающий лишай.
- Афтозный стоматит рецидивирующего характера.
- Зудящая папулёзная сыпь.
- Себорейный дерматит.
- Грибковые заболевания ногтей.
Симптомы продвинутой стадии (ВОЗ, 2007 г)
- Необъяснимая тяжёлая потеря веса (> 10%).
- Хроническая диарея без определяемой причины (> 1 мес.).
- Персистирующая лихорадка без определяемой причины (> 37,6°C, непрерывно или прерывисто, > 1 месяца).
- Стойкий кандидоз ротовой полости.
- Волосатая лейкоплакия ротовой полости.
- Туберкулёз легких (одновременно протекающий).
- Тяжёлые бактериальные инфекции, такие, как пневмония, эмпиема, гнойный миозит, менингит, бактериемия).
- Острый некротический язвенный стоматит, гингивит и периодонтит.
- Необъяснимая анемия (<80 г/л), нейтропения (<0,5х109/л), хроническая тромбоцитопения (<50х109/л).
Тяжёлые симптомы (ВОЗ, 2007 г)
- Синдром хронической усталости, зависимый от ВИЧ.
- Пневмоцистная пневмония.
- Тяжёлая бактериальная пневмония рецидивирующего характера.
- Хронический кожно-слизистый герпес (> 1 месяца) и висцеральный повреждения вирусом простого герпеса.
- Кандидозный эзофагит или кандидоз трахеи, бронхов или лёгких.
- Внелёгочный туберкулёз.
- Саркома Капоши.
- Цитомегаловирусные заболевания, в частности, цитомегаловирусный ретинит.
- Церебральный токсоплазмоз.
- Энцефалопатия ВИЧ.
- Внелёгочный криптококкоз, в частности, менингит.
- Рассеянный микобактериоз.
- Прогрессивная мультифокальная лейкоэнцефалопатия.
- Хронический криптоспоридиоз (с диареей > 1 месяца).
- Хронический изоспороз (с диареей > 1 месяца).
- Диссеминированные эндемические микозы (гистоплазмоз или кокцидиоидомикоз).
- Рецидивирующая бактеремия, вызванная сальмонеллой.
- Лимфома.
- Инвазивный рак шейки матки.
- Атипичный распространённый лейшманиоз.
- Симптомом нефропатии или симптоматическая кардиомиопатия, связанные с ВИЧ-инфекцией.
- Гепатит.
Опухоли при ВИЧ-инфекции
Определяющие СПИД
- Саркома Капоши.
- Лимфомы.
- Первичная лимфома мозга.
- Инвазивный рак шейки матки.
Другие, ассоциирующиеся с ВИЧ-инфекцией
- Лимфома Ходжкина.
- Инвазивный рак анального отверстия.
- Множественная миелома.
- Лейкоз.
- Рак лёгких.
- Лейомиосаркома (дети).
Чаще встречающиеся у ВИЧ-инфицированных лиц
- Эпителиальные опухоли: рот и губы, пищевод, желудок, печень, поджелудочная железа, почки, вульва и влагалище.
- Опухоли мягких тканей.
Без связи с ВИЧ-инфекцией
- Карцинома: груди, простаты, колоректальная.
Прогноз
До введения антиретровирусной терапии
- Без лечения от СПИДа умирали около 90% больных.
- Продолжительность жизни при ВИЧ была значительно короче, чем у неинфицированных людей: через 10 лет после инфицирования половина пациентов умирали или имели тяжёлые симптомы ВИЧ-инфекции.
- После появления первых признаков СПИДа человек проживал около 2-4 лет.
Сегодня
При правильном лечении средняя продолжительность жизни, практически, аналогичная продолжительности жизни здорового человека.
Как диагностируется вирусная инфекция?
 Имея незащищённый секс с малознакомым (тем более – с незнакомым) человеком, целесообразно пройти тестирование на наличие ВИЧ-инфекции. Такое исследование рекомендуется пройти через два-три месяца после рискового события, только по истечении этого времени можно обнаружить заболевание. В случае подтверждения присутствия вируса своевременное начало лечения может улучшить прогноз, а также избежать заражения других людей.
Имея незащищённый секс с малознакомым (тем более – с незнакомым) человеком, целесообразно пройти тестирование на наличие ВИЧ-инфекции. Такое исследование рекомендуется пройти через два-три месяца после рискового события, только по истечении этого времени можно обнаружить заболевание. В случае подтверждения присутствия вируса своевременное начало лечения может улучшить прогноз, а также избежать заражения других людей.
Диагностирование проводится с помощью анализа крови, который определяет наличие антител к ВИЧ в крови. Если результат будет положительным, то это означает, что человек был заражён вирусом, и организм начал вырабатывать антитела против него. Отрицательный результат не обязательно означает, что человек не инфицирован, это может означать то, что организм пока не начал вырабатывать антитела против ВИЧ.
В случае положительных результатов обследования, это означает, что человек инфицирован ВИЧ, но вовсе не является свидетельством наличия у него СПИДа. Это заболевание определяется только на основании дополнительных клинических исследований в течение некоторого времени. Лечение начинается при определённом количестве вируса в крови.
Диагностика ВИЧ также может быть проведена непосредственно (т.е., не обнаружением антител, но самого вируса) определением р24 антигена (белка) или путём демонстрации вирусной РНК. Первый упомянутый метод используется при необходимости раннего обнаружения инфекции, до начала создания антител.
Диагностические критерии
Эпидемиологические обстоятельства для подозрений
- Сексуальная распущенность, особенно, гомосексуальная.
- Половой контакт с ВИЧ-положительным человеком.
- Внутривенное употребление наркотиков.
- Наличие заболеваний, передаваемых половым путём.
- Туберкулёз.
- Вирусный гепатит В или С.
Клинические причины для подозрений
- Обширный опоясывающий лишай.
- Генерализованная лимфаденопатия.
- Лихорадка неизвестной этиологии.
- Рецидивирующие бактериальные инфекции (гнойные заболевания кожи, периодонт).
- Диарея.
- Потеря веса.
- Себорейный дерматит, псориаз, дерматофитии.
- Болезненная периферическая полинейропатия.
- Кандидоз полости рта.
- Симптомы некоторых из оппортунистических инфекций.
Окончательный диагноз
- Обнаружение антител ВИЧ: скрининг в местной лаборатории, подтверждение.
После подтверждения присутствия инфекции врач должен сообщить человеку о его позитивности, проинформировать об основных ограничениях и обязательствах, порекомендовать тестирование партнёров, предложить информацию об успешном лечении, а также направить человека в центр СПИДа.
Как можно защититься?
Риск передачи значительно снижается при использовании презерватива во время полового акта, защиту на сто процентов, однако, он не может обеспечить. Полностью избежать возможности передачи ВИЧ в результате полового акта получится только в случае полного сексуального воздержания. Никакие другие формы контрацепции не защищают от инфекции ВИЧ гарантировано. Риск инфицирования повышается за счёт чередования сексуальных партнёров – рискованным поведением считается более 5 сексуальных партнёров в течение жизни.
Для наркоманов защита представляет собой последовательное одноразовое использование игл и новых лекарственных средств, а не совместное использовании шприцев и общих лекарственный растворов.
Как часто встречается это заболевание?
 Впервые заболевание было зарегистрировано в 1981 году, с тех пор вирусом заразились миллионы людей во всём мире. К 2010 году было зарегистрировано более 33 млн. ВИЧ-инфицированных и почти 2 млн. человек умерли от СПИДа. Вирус, с наибольшей вероятностью, передался людям от обезьян, его существование в природе уже очень длительное. Можно сказать, что развитие СПИДа в Европе является результатом сексуальной революции 2-й половины 20-го века, увеличения миграции населения и более облегчённые туристические возможности (большую угроза также представляет секс-туризм).
Впервые заболевание было зарегистрировано в 1981 году, с тех пор вирусом заразились миллионы людей во всём мире. К 2010 году было зарегистрировано более 33 млн. ВИЧ-инфицированных и почти 2 млн. человек умерли от СПИДа. Вирус, с наибольшей вероятностью, передался людям от обезьян, его существование в природе уже очень длительное. Можно сказать, что развитие СПИДа в Европе является результатом сексуальной революции 2-й половины 20-го века, увеличения миграции населения и более облегчённые туристические возможности (большую угроза также представляет секс-туризм).
Как лечится заболевание?
СПИД, к сожалению до сих пор относится к заболеваниям, которые не могут быть вылечены полностью. Существующие препараты служат только для задержки развития недуга и борьбы с его проявлениями, болезнь является постоянной. Новые методы лечения могут значительно замедлить прогрессирование СПИДа и продлить жизнь человека.
Современным методом лечения является и т.н. комбинированная антиретровирусная терапия, которая в самой стадии СПИДа обладает возможностью подавить инфекцию. Такое лечение может значительно продлить второй этап ВИЧ-инфекции, что позволяет значительно отсрочить наступление самого СПИДа.
Наиболее эффективная профилактика, по-прежнему, заключается в максимальной осторожности каждого человека, долгосрочных моногамных отношениях с неинфицированным партнёром, минимальное количество половых партнёров в течение жизни и постоянное использование презервативов во время секса с малознакомым/незнакомым человеком. Без лечения в обязательном порядке дойдёт к развитию СПИДа, ВИЧ-инфицированные люди в этих случаях живут лишь около 10-15 лет.
Антиретровирусная терапия при определённых обстоятельствах
 Беременность у ВИЧ-позитивных женщин, которые лечатся, не является предпосылкой для прекращения антиретровирусной терапии (АРТ), а у женщин с впервые выявленной инфекцией является причиной начала АРТ. Лечение предлагается всем женщинам, в том числе, с низким уровнем виремии ВИЧ.
Беременность у ВИЧ-позитивных женщин, которые лечатся, не является предпосылкой для прекращения антиретровирусной терапии (АРТ), а у женщин с впервые выявленной инфекцией является причиной начала АРТ. Лечение предлагается всем женщинам, в том числе, с низким уровнем виремии ВИЧ.
Основная цель АРТ во время беременности, наряду с лечением самой женщины, заключается в сокращении риска вертикальной передачи ВИЧ-инфекции. Для достижения неопределимой нагрузки ВИЧ в момент рождения желательно начать лечение вскоре после того, как было диагностировано присутствие вируса и проведены необходимые проверки на любой стадии беременности.
В зависимости от времени установления диагноза ВИЧ-инфекции, в связи с беременностью может возникнуть несколько ситуаций:
- До беременности: выбирается нормальный режим лечения.
- Скрининг в первом триместре: приём АРТ начинается после проведения необходимых исследований.
- Второй или третий триместр: AРT инициируется, как можно скорее, что приводит к самому быстрому снижению вирусной нагрузки ВИЧ.
- Во время родов или у новорожденного: у новорожденных лечение АРТ начинается немедленно.
Терапия
Антиретровирусные (АРВ) препараты
Комбинированная антиретровирусная терапия (combination antiretroviral therapy, cART, highly active antiretroviral therapy, HAART)
- введение (тройной) комбинированной антиретровирусной терапии в соответствии с результатами вирусологических мониторингов и иммунологических тестов
Распределение антиретровирусных препаратов
- Ингибиторы обратной транскриптазы: Нуклеозидные (НИОТ), Нуклеотиднае (NtRTI: Тенофовир), Ненуклеозидные (ННИОТ).
- Ингибиторы протеазы (ИП).
- Ингибиторы интегразы.
- Ингибиторы слияния (Энфувиртид).
- Ингибиторы входа (антагонисты рецепторов CCR5: Маравирок).
Показания
- Симптоматическая ВИЧ-инфекция.
- Бессимптомная ВИЧ-инфекция.
- Первичная ВИЧ-инфекция.
- Инфицированные беременные женщины.
- Рискованный контакт с жидкостями организма.
Смысл
- Улучшение индивидуальных прогнозов.
- Продление продолжительности жизни.
- Снижение заболеваний.
- Улучшение качества жизни.
- Снижение контагиозности.
Ограничения
- Плохое поглощение.
- Токсичность и побочные эффекты.
- Взаимодействие лекарств.
- Сопротивление вируса.
Профилактика оппортунистических инфекций
Первичная профилактика
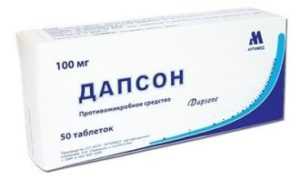
- Дапсон, Пентамидин аэрозоль.
- Дапсон + Пириметамин + Лейковорин.
- Азитромицин.
Вторичная профилактика
- Направленная против повторения перенесённых оппортунистических инфекций.
Профилактика сопутствующих заболеваний
Вакцинация против:
- Гепатита.
- Гриппа.
- Пневмококка.
Постконтактная профилактика
Показания
- Возможность распространения ВИЧ-инфекции.
- Побочные эффекты АРТ, желает принимать лекарства и стоимость лечения.
- Вводится, в особенности, при уколе иглой (0,3% риска).
Выполнение
- 2-3-комбинированная АРТ, в течение 4 недель.
- Начать лечение следует, как можно, скорее – до 4-х, не более 72 часов.
Обеспечение
- Рекомендаций (обращение внимания на побочные эффекты лечения, информирования человека о возможной первичной инфекции, необходимость безопасного секса в течение 3-х месяцев).
- Клинический и лабораторный мониторинг.
Регулярные проверки (частота: 3-4 осмотра и 3-4 анализа крови/год)
Клинические обследования
- Лабораторные тесты: гематологический, биохимический, специальный иммунологический, вирусологический, серология сифилиса, серология токсоплазмоза.
- Визуализация и консилиарные исследования (в случае необходимости).
Сопутствующие заболевания
- Сифилис и другие ЗППП.
- Вирусный гепатит.
Старение ВИЧ-положительных, полиморбидность, неблагоприятные реакции на лекарства
- Неблагоприятная токсичность: НИОТ: проявления митохондриальной токсичности, Тенофовир: нефротоксичность, Ингибиторы протеиназы: дислипидемия, остеомаляция.
- Риск лекарственных взаимодействий.
ВИЧ и беременные женщины
- Повышенный уход и подготовке к родам.
- Введение антиретровирусной профилактики или лечения АРТ.
- Родовой и послеродовой уход в инфекционной клинике.
- Остановка лактации (ингибитором пролактина – Бромокриптин, Каберголин).
Социальные аспекты ВИЧ-инфекции
Тестирование на ВИЧ:
- По собственному желанию.
- По рекомендации врача.
- Перед выездом за границу.
- По просьбе работодателя.